Necrosis pulpar
¿Qué es la necrosis pulpar?
El término necrosis pulpar describe la muerte de los vasos sanguíneos y nerviosos dentro de la pulpa del diente, la pulpa, que suministra nutrientes al diente. El diente es así devital y ya no es abastecido por los sistemas del cuerpo, por lo que ya no siente ningún estímulo y tampoco reacciona al frío, al calor o al dolor. La necrosis pulpar es irreversible y solo se puede tratar con un tratamiento de conducto.Las causas y formas son múltiples. Pero, ¿el diagnóstico tiene un impacto en el pronóstico?
Usted también puede estar interesado en: Diente de construcción
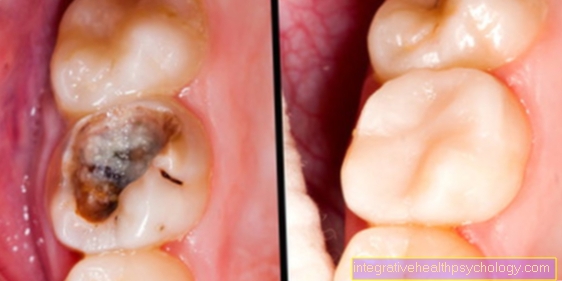
causas
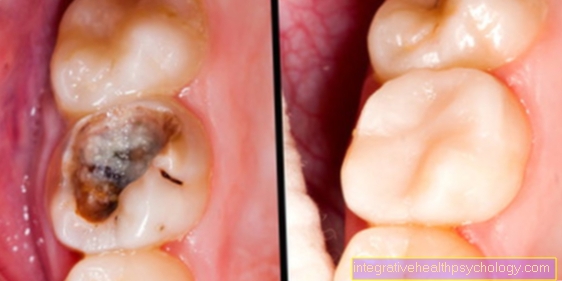
Las causas de la necrosis pulpar son variables. Si el diente está infectado por bacterias debido a una caries progresiva, se desarrolla una necrosis pulpar infectada. Las bacterias progresan a través de las sustancias duras del diente hasta que alcanzan la pulpa y atacan los vasos y se desprenden. El tejido muerto se metaboliza y puede producirse inflamación. Este proceso se conocía anteriormente como veneno para cadáveres en el diente.
Esta forma de necrosis pulpar también puede ser causada por un bolsillo gingival más profundo. El bolsillo más profundo indica un espacio periodontal ensanchado. Dado que las encías no están tan unidas a la raíz del diente, a través de ésta se puede llegar a la punta de la raíz y al sistema de conductos.
La segunda forma irreversible de la enfermedad es la necrosis pulpar estéril. La causa no son las bacterias, sino los traumatismos y los accidentes. Además, las fuerzas durante el rechinamiento nocturno pueden ser tan fuertes que la pulpa de los dientes individuales se irrita y los vasos dentro de la pulpa mueren.
También puede encontrar información importante en: Inflamación de la pulpa dental
Accidente: ¿podría esto causar necrosis pulpar?
En caso de accidentes, suele ocurrir la forma estéril de necrosis pulpar. Golpear el diente lo irrita, por lo que los vasos nerviosos pueden morir.
Por tanto, el ejemplo más común en la práctica dental es el traumatismo de los dientes anteriores. Si el paciente cae hacia adelante, la posición del maxilar superior siempre hace que el paciente caiga directamente sobre los dientes frontales, que son los primeros en sufrir una necrosis pulpar. Es de destacar que una caída en la infancia, que se ha mantenido sin consecuencias durante mucho tiempo, puede provocar síntomas de necrosis pulpar décadas después. Sin embargo, no está científicamente claro por qué esto es así. El golpe de un diente completo en su totalidad también puede conducir a una necrosis posterior después de un retransplante, ya que los vasos nerviosos se han separado del suministro por el golpe.
Para más información, ver: Incisivo roto
¿Qué es la necrosis estéril?
Una necrosis pulpar estéril describe la pérdida de vitalidad del diente sin influencia bacteriana. Esto puede ocurrir por un trauma, por ejemplo por un accidente combinado con una caída o un golpe en un diente. Incluso décadas después, el trauma infantil puede resultar en necrosis pulpar. Una necrosis estéril puede permanecer asintomática y no causar molestias durante años. A menudo, la forma estéril es un hallazgo incidental que surge de una prueba de frío o una radiografía. El resultado del diagnóstico es un tratamiento de conducto, que se inicia en caso de quejas.
¿Qué es la necrosis pulpar infectada?
Una necrosis pulpar infectada es causada por la influencia bacteriana y también le quita vitalidad al diente. La gran diferencia aquí es que las bacterias, que generalmente surgen como resultado de la propagación de la caries, se descomponen y metabolizan los vasos dentro de la pulpa del diente, lo que genera malestar. El dolor desagradable es causado por el hecho de que se crean gases como productos de degradación en los procesos metabólicos de las bacterias, que no pueden escapar porque la pulpa está cerrada. Hay un aumento de la presión dentro del diente, que cuanto más tiempo y más intensamente pueden metabolizar las bacterias, más fuerte y desagradable puede volverse. Los síntomas solo pueden aliviarse con un tratamiento de conducto radicular, en el que el sistema de conductos del diente se limpia y desinfecta completamente para eliminar todas las bacterias. Si la necrosis pulpar infectada no se trata, la bacteria se diseminará hasta la punta de la raíz y puede desarrollar gangrena. La reacción de defensa del organismo, que no consigue eliminar las bacterias del sistema de conductos, provoca una inflamación debajo de la punta de la raíz, lo que se denomina granuloma apical.
Para más información, ver: Inflamación de la raíz
diagnóstico
Un diente afectado por necrosis pulpar se diagnostica mediante pruebas clínicas. Esto incluye principalmente la prueba de vitalidad, durante la cual se realiza una prueba de frío. Un diente sano siente el frío y reacciona con una sensación breve, que desaparece al cabo de uno o dos segundos. Un diente con necrosis pulpar no siente el frío porque los vasos nerviosos de la pulpa están muertos y por lo tanto no sienten nada.
Además, con la necrosis pulpar avanzada, puede haberse desarrollado un granuloma apical que también se nota en una prueba de golpe. La percusión es dolorosa en el diente cuando se golpea con un objeto contundente. Este dolor puede explicarse por el hecho de que el diente está presionado contra el tejido inflamatorio. Sin embargo, si la necrosis pulpar no ha progresado tanto, la prueba de percusión puede ser normal.
En el caso de un granuloma apical, una radiografía también puede mostrar un aclaramiento del área afectada, que fue causado por la degradación del hueso por el tejido inflamatorio. Cuando se escaria el diente, el dentista también puede saber por el olor a descomposición y el color del tejido nervioso que el nervio ya se ha descompuesto.
Síntomas concomitantes
Los síntomas que acompañan a una necrosis pulpar infectada suelen ser dolor. Los síntomas surgen como dolor por presión, ya que las bacterias que descomponen los vasos producen gases que no pueden escapar. Se crean más y más gases cuanto más tiempo las bacterias metabolizan los vasos y aumenta la presión. El diente puede causar molestias y dolor al morder si lo toca. Masticar el lado afectado también es intolerable para la persona afectada. Además, si la necrosis ha persistido durante mucho tiempo, el tejido debajo de la punta de la raíz puede hincharse e inflamarse, lo que provoca dolor al tocarlo. El área afectada se siente calentada y se ve roja debido al aumento del flujo sanguíneo. También es posible una sensación de sabor desagradable si los gases y las secreciones putrefactos pueden ingresar a la cavidad bucal a través de una bolsa gingival agrandada. El pus y el pus también pueden entrar directamente en la cavidad bucal, lo que provoca mal aliento, que puede afectar gravemente a la persona afectada.
Usted también puede estar interesado en: Inflamación de las encías con pus.
Dolor
El dolor en la necrosis pulpar ocurre principalmente en la forma infectada debido al desarrollo de gas. Esto crea un dolor intenso por presión y también es posible que se produzcan pulsaciones. El paciente experimenta problemas para masticar y morder. El dolor inflamatorio alrededor de la punta de la raíz afectada también es posible debido a la hinchazón y el enrojecimiento.
inflamación
En la necrosis pulpar infectada causada por bacterias, las bacterias intentan extenderse más allá de la punta de la raíz y causar allí periodontitis apical. La inflamación alrededor de la punta de la raíz se produce porque el hueso se rompe y las células inflamatorias infectan e inflaman el tejido. Esto puede hacer que el tejido se hinche y los signos de inflamación pueden causar un pre-contacto, lo que provoca síntomas desagradables.
Tratamiento de la necrosis pulpar
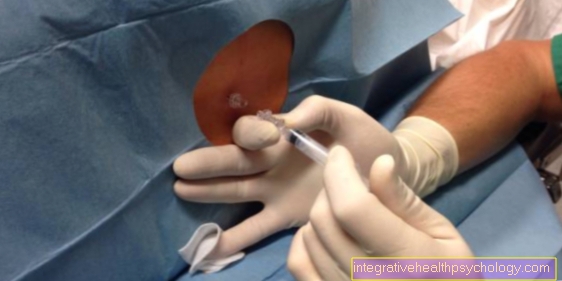
El tratamiento de la necrosis pulpar consiste en un tratamiento de conducto. En el primer paso, se perfora un orificio en el diente que llega hasta la pulpa. Esto crea un acceso directo a la pulpa a través del cual principalmente puede escapar la presión. Con dientes particularmente gangrenosos, el acceso también permite que el pus drene. El dentista intenta eliminar por completo el tejido nervioso inflamado y muerto del sistema de canales con limas especiales. Los molares tienen un sistema de canales formado por varios canales de los que hay que extraer cualquier tejido para que desaparezcan los síntomas. En el siguiente paso, el sistema de alcantarillado se enjuaga y desinfecta para matar y eliminar las bacterias.
En los dientes gangrenosos, se coloca un relleno medicado en el sistema, que ayuda a eliminar las bacterias y curar el tejido debajo de la punta de la raíz. El siguiente paso es la preparación de los conductos radiculares. Los canales se ensanchan con agujas cada vez más grandes y los codos existentes se enderezan para que el sistema de canales se pueda rellenar completamente en el siguiente paso sin ningún espacio. El último paso es el empaste radicular, que solo se realiza cuando el diente está completamente asintomático. El sistema de canales se llena con material termoplástico de obturación radicular, por ejemplo, para sellar herméticamente el sistema desinfectado del tejido circundante. Si el diente afectado permanece libre de síntomas después de la obturación radicular, se puede restaurar protésicamente con una corona.
Duración y pronóstico de la necrosis pulpar
La duración de la necrosis pulpar es variable. La caries progresiva puede llegar muy rápidamente a la necrosis pulpar infectada; el trauma en la infancia solo puede desencadenar una necrosis estéril años después. El pronóstico es bueno en ambos casos si se realiza un tratamiento de conducto desde el principio. Sin embargo, la necrosis estéril es más fácil de tratar debido a la falta de bacterias, por lo que el pronóstico es mejor.