Osteomielitis
Sinónimos
- osteomielitis endógena
- Aumento de hueso
- Inflamación de la médula ósea.
- Osteítis
- Absceso de Brodie
- Osteomielitis infantil
Inglés: osteomielitis
definición
La osteomielitis (osteomielitis plural) es una enfermedad infecciosa del hueso.
A menudo se lo conoce como aumento óseo crónico.
La osteomielitis (hueso dilatado) puede ser causada por infecciones específicas como tuberculosis y muchas más. ser evocado. Sin embargo, la osteomielitis generalmente se basa en infecciones inespecíficas que pueden ser bacterianas causadas por fracturas y operaciones abiertas de huesos. El hecho de que los patógenos se laven a través del torrente sanguíneo suele ser tan raro como la transmisión de focos de infección vecinos. Además de estas osteomielitis bacterianas, la osteomielitis puede, en casos raros, ser causada por virus y hongos.

En el campo de Osteomieltitas, que es causada por infecciones inespecíficas, se hace una distinción entre osteomielitis aguda y osteomielitis crónica (supuración ósea crónica).
los osteomielitis aguda ocurre en dos formas diferentes. Se distingue entre:
- la forma endógena - hematógena (= principalmente localizada en el canal medular; enfermedad general con manifestación en el órgano)
- la forma exógena (= postraumática, posoperatoria; osteítis),
que se puede discutir más explícitamente a continuación.
También el osteomielitis crónica ocurre en dos formas diferentes. Aquí se hace una distinción entre:
- la forma crónica secundaria
- la forma principalmente crónica.
La osteomielitis aguda puede, independientemente de si es endógena, hematógena o exógena, volverse crónica si la terapia es inadecuada (= forma crónica secundaria).
causas
En general, se puede decir que casi todas las enfermedades inflamatorias del hueso se remontan a infecciones con diversos patógenos. Por regla general, estos patógenos son bacterias.
El espectro de patógenos siempre depende del tipo de infección. En la mayoría de los casos, Staphylococcus aureus es el espectro de patógenos. Además, Pseudomonas aeroginosa, Klebsiella, Staphylococcus albus, estreptococos, meningococos, neumococos y Escherichia coli pueden jugar un papel decisivo.
Los estreptococos en realidad solo son relevantes como espectro de patógenos en la osteomielitis hematogénica en la infancia y la niñez.
Como se mencionó anteriormente, hay dos formas en que se puede desarrollar la osteomielitis aguda.
O es una osteomielitis endógena - hematógena, luego los patógenos se transmiten a través de la sangre desde un foco de infección fuera del hueso, o es una llamada osteomielitis exógena, luego las infecciones pasan al cuerpo a través de heridas abiertas (accidentes, Operaciones).
Los focos de infección de una osteomielitis hematógena endógena pueden ser, por ejemplo, infecciones de los senos nasales (= sinusitis), amigdalitis (= amigdalitis), inflamación de la raíz del diente, forúnculos, etc.
Lea más sobre el tema en: Inflamación del hueso o del periostio del talón.
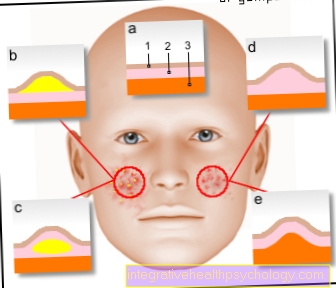
Osteomielitis infantil
los osteomielitis hematógena aguda es una enfermedad típica en la infancia especialmente entre las edades de 3 y 15. La osteomielitis en la infancia o la niñez generalmente ocurre en Área del fémur largo (Metáfisis femoral) en. La enfermedad se propaga debajo del periostio fuera (subperiostal) y puede entrar en el Médula ósea o arriba Conexiones vasculares en el Extienda la articulación adyacente. Se presentan síntomas agudos con fiebre, escalofríos, dolor local intenso, hinchazón, enrojecimiento, sobrecalentamiento y posturas de alivio.
Como Agente causante de la osteomielitis así llamado patógenos grampositivos (p.ej. Staphylococcus aureus, Estreptococos del grupo A) en primer plano. Eso es también lo que terapia antibiótica dirigida sensible a patógenos la enfermedad. En principio, se debe considerar la osteomielitis hematógena en niños pequeños con dolor en las extremidades, enrojecimiento e hinchazón, y si su estado general es malo. Si se sospecha osteomielitis en la infancia o la niñez, un exámen clinico la enfermedad de la osteomielitis usando imágenes (roentgen, Ultrasónico, Imagen de resonancia magnética) diagnosticado o excluido.
Diagnóstico de osteomielitis
En general, se debe tener cuidado con las infecciones generales, ya que hematógeno endógeno - Osteomielitis ocurre después de infecciones generales. Una infección del cordón umbilical, por ejemplo, es típica del desarrollo de osteomielitis hematógena endógena en la infancia.
Ocurren en las investigaciones del Osteomielitis Por ejemplo, aparecen los síntomas ya mencionados anteriormente, se puede esperar de un caso agudo de inflamación del Hueso fuera.
La enfermedad también se puede detectar en la sangre. El aumento de la concentración de glóbulos blancos (= Leucocitos; Leucocitosis), así como una velocidad de sedimentación significativamente mayor (= BSG). Este diagnóstico de osteomielitis solo es importante en el caso de una forma aguda, ya que en el caso de la osteomielitis crónica ambos valores muestran solo un aumento moderado.
En el caso de la osteomielitis aguda, el Diagnóstico Además, el patógeno se puede detectar creando un hemocultivo o perforando el hueso inflamado. Esto proporciona información importante sobre las medidas terapéuticas en el contexto de la antibiosis. Esto tiene que ser específico del patógeno para que sea efectivo.
El diagnóstico radiológico de osteomielitis generalmente solo se hace visible en una etapa más avanzada. Cambios óseos por lo general, solo se vuelven visibles dos o tres semanas después del inicio de la enfermedad. Luego, sin embargo, hay cambios visibles (ver imagen de rayos X) en forma de calcificaciones (= Osificaciones), puntos más claros y / o desprendimientos de periostio de hueso.
Si la osteomielitis es crónica, la obstrucción de los vasos sanguíneos puede conducir a una reducción del suministro de sangre al hueso, que en determinadas circunstancias puede incluso degenerar en un infarto óseo. El resultado de un infarto óseo es la muerte de ciertas partes óseas, que luego se denominan Cuerpo residual (= Secuestrar) permanecen en el área infectada. Diagnóstico por rayos X esto puede verse como un borde claro, ya que el tejido óseo muerto generalmente se responde con la formación de nuevo tejido óseo. El borde claro es, por tanto, tejido conectivo.
Además, el diagnóstico de osteomielitis se puede realizar utilizando Ecografía (= Examen de ultrasonido) se puede diagnosticar. Cabe mencionar positivamente que, por ejemplo, el desprendimiento del periostio del hueso, que se debe a la Formación de abscesos se hace que se vea antes que en la imagen de rayos X.
La denominada gammagrafía esquelética se puede utilizar como una medida de diagnóstico adicional para la osteomielitis. Este método de diagnóstico es posible gracias a los muy débiles preparaciones radiactivas (= Radiofármacos) evidencia de procesos inflamatorios.
-> Continuar con el tema de la terapia de la osteomielitis
roentgen
Por Procedimientos de imagen la osteomielitis puede hacerse visible. Sin embargo, en la osteomielitis aguda hay cambios en la estructura ósea. solo reconocible en la radiografía después de aproximadamente una o dos semanas. El curso posterior de la enfermedad se mostrará en la radiografía. reflejos con manchas, Desprendimiento del periostio del hueso y calcificaciones (Osificaciones). A menudo, con osteomielitis crónica, se desarrolla Parte del hueso muereque permanece como un cuerpo residual (secuestrador) y se forma cerca de estas partes óseas tejido óseo nuevo. El tejido conectivo resultante alrededor del resto del cuerpo está en la imagen de rayos X visible como un borde de luz.
terapia
Se convierte en el diagnóstico de osteomielitis. en una etapa muy temprana planteado, también lo es la terapia conservadora con terapia con antibióticos dirigida e inmovilización posible. Hay un Frotis del pinchazo se determina el foco y el agente causante de la enfermedad. UNA terapia antibiótica específica llevado a cabo hasta que los parámetros de inflamación en el Conteo de glóbulos normalizar. También está en un terapia adecuada para el dolor (Analgesia) para ser observado.
Sin embargo, a menudo es necesario tener un intervención quirúrgica rápida para renovar la estufa. los Hueso perforado para aliviar la presión (Trepanación ósea), enjuagado extensamente y el áreas de hueso dañadas eliminadas. A menudo Portadores de antibióticos insertadoscon el fin de alcanzar niveles localmente altos de antibiosis. Dependiendo de Grado de gravedad del defecto en el hueso puede necesitar Injertos de hueso y se realizan varias operaciones de seguimiento. Solo por uno terapia inmediata la osteomielitis puede curar sin Daño óseo o articular puede lograrse. A menudo, la terapia de la osteomielitis es una proceso largo.
Terapia de la osteomielitis
Debe hacerse una distinción entre endógeno - Osteomielitis hematógena en lactantes, niños y adultos.
los tratamiento terapéutico del Osteomielitis en la infancia ocurre mediante la administración de Penicilinas de acuerdo con el espectro de patógenos e inmovilizando la región del cuerpo afectada con una férula o yeso. Es un articulación Afectada por la osteomielitis, esta articulación suele estar enrojecida. Esto puede funcionar de varias formas:
- por Punción o
- a través de un llamado Riego - aspiración - drenaje.
En el caso de que la osteomielitis haya progresado tanto que la placa de crecimiento ya haya sido dañada, pueden ser necesarias medidas reconstructivas secundarias.
El tratamiento terapéutico de la Osteomielitis en la infancia se realiza a través de Administración de antibióticos. en relación con la inmovilización utilizando una férula o yeso de la región corporal correspondiente. En casos muy especiales, por ejemplo si se forman cuerpos residuales o abscesos, puede ser necesaria una intervención quirúrgica. Solo en casos raros hay una transición de la forma aguda a la crónica. Osteomielitis.
La terapia en la edad adulta también se lleva a cabo mediante una administración dirigida de antibióticos en relación con la inmovilización mediante una férula o yeso. A diferencia de la infancia o la niñez, los focos bacterianos de osteomielitis desaparecen temprano en la edad adulta. Si es necesario, eliminado Partes óseas por el llamado Plastia esponjosa (= Trasplante de sustancia ósea de otra endógena y sana hueso) debe reemplazarse para que se pueda mantener la funcionalidad de la extremidad correspondiente. Además, en Tehrapie Riego - aspiración - drenaje insertado para eliminar los focos de las articulaciones afectadas. A diferencia de la osteomielitis aguda en niños, en los adultos a menudo hay una recurrencia y transición a la forma crónica de osteomielitis.
Complicaciones:
Como ya se mencionó, existe el riesgo en la infancia y la niñez de que la inflamación aguda dañe la zona de crecimiento (= metáfisis) del hueso afectado. Este daño puede, en determinadas circunstancias, causar deformidades graves o acortamiento de las extremidades afectadas.
Existe un riesgo particular de osteomieltitis hasta los 2 años. Los vasos sanguíneos del Canal medular corren a esta edad directamente desde la metáfisis (= zona de crecimiento del hueso) a través de la placa epifisaria cartilaginosa hasta la epífisis (= pieza terminal del hueso; transición a la articulación). Como resultado, los patógenos también pueden penetrar las articulaciones y causar derrames articulares purulentos allí, que a su vez pueden causar daño articular severo y posiblemente incluso trastornos del crecimiento.
Toda osteomielitis hematógena endógena aguda, especialmente en pacientes adultos, conlleva el riesgo de convertirse en una forma crónica. Luego, hay procesos de remodelación considerables dentro del hueso afectado, bajo ciertas circunstancias pueden ocurrir infartos óseos, por lo que ciertas partes del hueso ya no reciben sangre y mueren. Las partes de hueso muertas permanecen luego como cuerpos residuales (= secuestradores) en el área infectada. Además, se produce la formación de tejido conectivo reactivo (= osteosclerosis), lo que disminuye la elasticidad del hueso y aumenta el riesgo de fracturas óseas. Los adultos en particular son propensos a la recurrencia.
Antibiosis
Crucial para eso tratamiento con antibióticos la osteomielitis es que Detección de patógenos en el área afectada. En cualquier caso, uno debe Análisis de sangre hecho , posiblemente también un Punción de retención de líquidos y Abscesos en el foco osteomielítico para poder determinar patógenos. Se realiza tratamiento con antibióticos en el mejor de los casos, patógenos específicos, inmediatamente y la voluntad administrado por vía intravenosa. En la fase inflamatoria aguda de la osteomielitis, es crucial que el antibiótico el tiempo suficiente para el sitio de la infección Es traído. Además, la concentración del antibiótico en el lugar de acción debe ser suficiente para prevenir la Mata a los patógenos de manera eficiente. Al igual que con cualquier antibiótico dirigido, esto es importante las mejores pruebas posibles de resistencia del patógeno contra varios antibióticos. Tratamiento con el antibiótico Clindamicina ha demostrado ser beneficioso ya que se acumula eficazmente en la zona del hueso y un cura completa de la enfermedad puede lograrse. Alternativamente, un Antibiosis con penicilinas (por ejemplo, oxacilina, flucloxacilina) o cefalosporinas. Por lo general, la terapia con antibióticos se puede interrumpir cuando Velocidad de sedimentación (VSG, parámetro de inflamación inespecífico) normalizado o asintomático.
Solo eso antibiosis dirigida prevenido Transiciones a la osteomielitis crónica. La osteomielitis crónica, por otro lado, generalmente requiere una Intervención quirúrgica.
Osteomielitis endógena
Como ya bajo causas descrita, se desarrolla una osteomielitis endógena - hematógena debido a patógenos que ingresan al cuerpo a través de la sangre desde un foco específico de infección Médula ósea uno Hueso es secuestrado. Allí luego se instalan, lo que hace que Formación de abscesos viene.
Abscesos son focos de pus que el cuerpo puede interceptar con defensas inmunitarias de muy buenas a buenas. Entonces permanecen localmente limitados, mientras que con un estado inmunológico deficiente a menudo se propagan.
Como puede ver en esto, el Curso de la enfermedad de factores individuales, como la Defensa inmune, pero también que Años dependiente del paciente.
Con niños Hasta la edad de dos años, los vasos sanguíneos del canal medular corren directamente desde la metáfisis (= zona de crecimiento del hueso) a través de la placa epifisaria cartilaginosa hasta la epífisis (= pieza terminal del hueso; transición a la articulación).
Como resultado, el patógeno también ingresa al Articulaciones puede penetrar y causar derrames articulares purulentos allí, lo que a su vez causa graves Daño articular, posiblemente incluso Retraso en el crecimiento puede ocurrir.
Con el aumento de la edad, estoy Infancia y Adolescencia el flujo de sangre a la placa epifisaria desde que más tarde ya no recibe sangre. Así, la infección del Médula ósea siempre limitado a la metáfisis, de modo que las articulaciones ya no suelen verse afectadas.
La excepción a la regla, sin embargo, es esta articulación de cadera, ya que allí se incluye la metáfisis de la cápsula de gel. Por tanto, la articulación también puede verse afectada aquí.
Sin embargo, tan pronto como se alcanza el final de la fase de crecimiento, los componentes cartilaginosos se osifican. Esto elimina el borde protector de la placa epifisaria nuevamente. Como resultado, las infecciones de las articulaciones pueden reaparecer en los adultos, al igual que en los niños de hasta dos años.
Además del curso individualmente diferente, el Virulencia (= agresividad) de un patógeno afecta el curso de la enfermedad. Como resultado, un mismo tipo de patógeno puede causar diferentes tipos de la enfermedad.
El espectro luego se despliega desde uno enfermedad leve con molestias leves hasta agudas a veces lquejas similares, o curso crónico en osteomielitis crónica.
Hay formas de osteomielitis endógena - hematógena, que a menudo son crónicas.
Estos son, por ejemplo, los llamados Absceso de Brodie, del Enfermedad de Paget o el osteomielitis tuberculosa (ver: definición).
Cada una de estas enfermedades ocurre muy raramente en comparación con las otras formas, pero todas tienen un cuadro clínico individual con patrones y cursos de enfermedad individuales muy típicos.
frecuencia

Según encuestas científicas, la osteomielitis endógena se presenta predominantemente en niños y adolescentes, con una acumulación específica en el octavo año de vida, principalmente después de una infección generalizada. Sobre todo el muslo o la tibia era (Fémur y Tibia) afectados por la enfermedad. En promedio, los niños parecen verse afectados por la enfermedad con más frecuencia que las niñas.
Con respecto a la osteomielitis endógena en la edad adulta, se puede afirmar que esta enfermedad es bastante rara. Al igual que en la infancia y la adolescencia, los hombres se ven afectados con más frecuencia que las mujeres. La osteomielitis endógena - hematógena incluye en la edad adulta además de la larga Huesos largos (por ejemplo, hueso de la tibia = tibia) también el Columna vertebral.
Síntomas
los endógena - osteomielitis hematógena En la infancia y los niños pequeños suele resultar una enfermedad de todo el cuerpo y suele manifestarse con fiebre de hasta 40 ° C. Además, la depresión y los escalofríos se hacen notorios. Áreas afectadas por la Inflamación de los huesos se ven afectados por enrojecimiento, hinchazón y sensibilidad intensos.
Los síntomas mencionados suelen ser menos notorios en los adultos. Los síntomas típicos son depresión, dolor y restricciones funcionales en las áreas afectadas. La inflamación de la zona correspondiente puede notarse por un ligero sobrecalentamiento (posiblemente también enrojecimiento), pero este tipo de síntomas son significativamente menos pronunciados en relación con los bebés y niños pequeños.
Como ya se mencionó varias veces, esta enfermedad a veces puede volverse crónica. Luego, el dolor en las áreas afectadas, incluidas las restricciones funcionales, están en primer plano.
Pronóstico:
En el caso de la osteomielitis infantil hematógena aguda, las posibilidades de recuperación son más tempranas terapia Bien. En los casos en que la enfermedad ya ha progresado y ha causado la destrucción de la placa de crecimiento, a veces pueden producirse alteraciones considerables del crecimiento.
Incluso con uno osteomielitis hematógena aguda en la infancia, el pronóstico depende considerablemente del daño a la placa de crecimiento. También en este caso a veces puede producirse un daño óseo considerable, que en determinadas circunstancias puede provocar el acortamiento de las extremidades.
-> Continuar con el tema del diagnóstico de osteomielitis
Lo mismo se aplica a un agudo endógena - osteomielitis hematógena en la edad adulta:
Si la enfermedad se reconoce a tiempo y posteriormente se trata de manera consistente, generalmente es posible la curación sin daño permanente. Sin embargo, existe el riesgo de que la enfermedad, a menos que se reconozca temprano y se trate adecuadamente, se convierta en una osteomielitis crónica transforma.
En comparación con la forma aguda, la osteomielitis crónica es difícil de tratar y tiende a reaparecer (infección renovada del hueso) incluso si el proceso de curación es exitoso.
El Génesis:
Bajo uno osteomielitis exógena uno comprende la inflamación de la médula ósea, que se debe a una herida abierta después de un accidente (= postraumático) o como parte de un cirugía (= postoperatoriamente) surge. En ambos casos es imperativo Gérmenes del exterior y diseminarse en el área de la herida de tal manera que inicialmente una inflamación local dentro del Hueso surge. Como con el endógena - osteomielitis hematógena se encuentran entre los principales patógenos Staphylococcus aureus, pero también Escherichia coli y Proteo. Otros patógenos bacterianos también pueden desencadenar la enfermedad.
El curso de la enfermedad es muy individual y depende de varios factores. La medida en que los patógenos se pueden diseminar en los huesos y también desde allí depende principalmente de la defensa inmunitaria individual del paciente. Esto significa que especialmente los pacientes con una defensa inmunitaria reducida (por ejemplo, después de un trasplante, causado por un llamado terapia inmunosupresora) de los cursos de enfermedades agudas, pero también crónicas Osteomielitos Son afectados.
Los pacientes que tienen un flujo sanguíneo insuficiente al hueso también están en riesgo. Este es el caso, por ejemplo, de los pacientes que tienen Diabetes mellitus (= Diabetes) o menos arteriosclerosis (= Endurecimiento de las arterias) Sufrir.
Frecuencia:
Debido a la historia de origen (postraumático, posoperatorio) osteomielitis exógena, es comprensible que esta enfermedad se presente predominantemente en adultos.
Según las encuestas estadísticas, los hombres tienden a ser más afectados por accidentes que las mujeres, por lo que se puede concluir que los hombres se ven afectados por esta enfermedad con mayor frecuencia que las mujeres.
Síntomas:
En la forma aguda del postoperatorio exógeno Osteomielitis puede ver los primeros síntomas de tres a cuatro días después de la operación. El paciente suele responder con él. fiebre, Hinchazón y enrojecimiento de la zona afectada y posible secreción de la herida. Los pacientes también se quejan a menudo de dolor y depresión.
Los síntomas similares aparecen en el osteomielitis postraumática.
En tales casos, se deben tomar medidas rápidamente para hacer la transición al secundaria - osteomielitis crónica para prevenir.
Diagnóstico:
La aparición de los síntomas mencionados anteriormente en combinación con una experiencia traumática o como resultado de una operación permite concluir que está presente una osteomielitis exógena.
Por lo general, se realiza un diagnóstico adicional mediante un Análisis de sangre. El barómetro de inflamación es el Valor de CRP medido, así como la velocidad de sedimentación (BSG), que aumenta significativamente en el caso de la osteomielitis. Un aumento en la concentración de glóbulos blancos (= Leucocitos; Leucocitosis). Estas medidas diagnósticas solo tienen importancia en el caso de una forma aguda, ya que en el caso de la osteomielitis crónica ambos valores muestran solo un aumento moderado
El diagnóstico radiológico de osteomielitis generalmente solo se hace visible en una etapa más avanzada. Los cambios óseos generalmente solo se hacen visibles dos o tres semanas después del inicio de la enfermedad. Luego, sin embargo, hay cambios visibles (cf. Imagen de rayos x) en forma de calcificaciones (= osificaciones), puntos más claros y / o desprendimientos del periostio del hueso.
Si la osteomielitis es crónica, puede provocar una reducción del suministro de sangre al hueso debido a la obstrucción de los vasos sanguíneos, lo que incluso puede provocar un Infarto de hueso puede degenerar. El resultado de un infarto óseo es la muerte de ciertas partes óseas, que luego se denominan Cuerpo residual (= Secuestrar) permanecen en el área infectada. En el diagnóstico de rayos X, esto puede verse como un borde claro, ya que el tejido óseo muerto generalmente se responde con la formación de nuevo tejido óseo. El borde claro es, por tanto, tejido conectivo.
Además, la ecografía (= Examen de ultrasonido) se puede diagnosticar. Cabe mencionar positivamente que, por ejemplo, el desprendimiento del periostio del hueso, que es causado por la formación de abscesos, puede verse antes que en la imagen de rayos X.
La denominada gammagrafía esquelética se puede utilizar como una medida de diagnóstico adicional. Este método de diagnóstico es posible gracias a una radiación radiactiva muy débil. preparativos (= Radiofármacos) evidencia de procesos inflamatorios.
Terapia:
Terapéuticamente, es posible responder tanto de forma conservadora como quirúrgica. Debido a la circulación sanguínea local deficiente, la terapia antibiótica conservadora tiene pocas posibilidades de cura, ya que solo se puede lograr una concentración insuficiente de ingrediente activo en la ubicación prevista.
Por esta razón, un regalo osteomielitis exógena generalmente quirúrgicamente responde. Puede proceder de diferentes maneras, lo siguiente debe mencionarse aquí como ejemplo:
- La eliminación radical operativa del foco de inflamación, posiblemente combinada con Plastia esponjosa (= Trasplante de sustancia ósea de otro hueso endógeno y sano), enrojecimiento y drenaje.
- La incrustación de riego - aspiración - desagües.
- Terapia con antibióticos sistémicos durante un período de un mes a aproximadamente un mes y medio.
Complicaciones:
La osteomielitis aguda exógena puede degenerar en una enfermedad grave de todo el cuerpo y, en casos no reconocidos, incluso en sepsis (= Envenenamiento de la sangre), lo que a su vez puede tener graves consecuencias, como daño a los órganos.
Acción rápida en caso de osteomielitis aguda exógena es necesaria porque la transición a la osteomielitis crónica secundaria es fluida. La osteomielitis crónica tiene muchas menos posibilidades de curación y puede conducir a pronunciados procesos de remodelación ósea e incluso a trastornos de la estabilidad ósea como resultado de infartos óseos.
También es posible que la enfermedad se propague a las articulaciones vecinas, lo que puede provocar restricciones importantes en el movimiento y, en casos graves, incluso rigidez y acortamiento de las extremidades (Amputaciones) ocurren como consecuencia.
Pronóstico de la osteomielitis exógena
Si la enfermedad de la osteomielitis se detecta temprano, existe la posibilidad de que se cure sin que quede ningún daño. Como ya se mencionó, la terapia suele ser quirúrgica, ya que la conservadora Terapia con antibióticos rara vez funciona debido a una mala circulación sanguínea en los huesos. Dado que la transición a la forma crónica secundaria de osteomielitis es fluida, la curación a menudo resulta difícil (ver más arriba). los osteomielitis crónica tiende a reaparecer incluso después de que la curación haya tenido éxito, por lo que la enfermedad puede reaparecer una y otra vez.