Terapia de la enfermedad oclusiva arterial periférica (PAD)
¿Cómo se trata la enfermedad oclusiva arterial periférica?
La terapia depende del estadio de la enfermedad arterial periférica. En el estadio YO. y II es el objetivo que Distancia caminando a mejorar y así reducir el malestar del paciente. Por otro lado, en los estadios III y IV, la extremidad afectada (generalmente el Inferior) a recibir.
Uno distingue uno causal y un sintomático Terapia de la enfermedad oclusiva arterial periférica:
- La terapia causal tiene como objetivo eliminar los factores de riesgo para eliminar la base de la enfermedad, es decir, prevenir la progresión de la arteriosclerosis.
- La terapia sintomática, en cambio, tiene como objetivo paliar los síntomas y eliminar los cambios provocados por la arteriosclerosis.
Terapia apropiada para el estadio de la EAP
- Terapia ocupacional (Entrenamiento para caminar): Etapa I-II
- Tratamiento farmacológico: estadio II-IV
- Revascularización (reapertura de vasos): Estadio II-IV
- Tratamiento de infecciones y heridas: estadio IV
- amputación: Estadio IV
En principio, el existente Factores de riesgo eliminados volverse. Esto incluye renunciar al De fumar, óptimo Diabetes mellitus -Tratamiento, tratamiento de un Hipertensión (Hipertensión), así como el tratamiento de un trastorno del metabolismo de los lípidos (terapia causal).
Para esto debe estar en un nutrición Ser observado, así como el ejercicio regular.
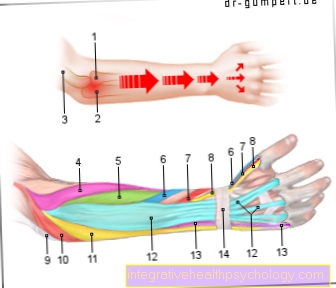
En el estadio YO. y II enfermedad arterial periférica, ejercicio diario de caminata (Terapia ocupacional) ocurrir. El objetivo es fortalecer los circuitos de bypass (colaterales) y así lograr un adecuado aporte de sangre y oxígeno al tejido. Para esto, los pacientes deben tomar diariamente 1 – 1 ½ Horas de caminata a intervalos. Esto significa que si se presenta dolor, se detiene y si cede, continúa entrenando. Para ello, también se encuentran disponibles grupos para caminar o PAOD. En el curso de este entrenamiento, la distancia de caminata sin dolor debería aumentar.
La terapia ocupacional no debe realizarse cuando el suministro de sangre está en Estadio II ya es muy limitado, así como en las etapas III y IV, ya que el alto nivel de exposición aquí conlleva el riesgo de una deficiencia crítica de oxígeno con daño tisular.
Deporte y PAOD
En general, se recomienda el ejercicio y los deportes de resistencia para los pacientes con EAP, siempre dentro del alcance de las posibilidades y en consulta con el médico tratante (por ejemplo, marcha nórdica).
Esto puede reducir el colesterol LDL (el colesterol "malo") e influir positivamente en otros parámetros circulatorios como la presión arterial, el gasto cardíaco y el pulso.
Dado que muchos pacientes también tienen cambios en las arterias coronarias (Coronarias) como parte de un KHK (Enfermedad coronaria), las complicaciones se pueden prevenir.
Acción local
Además, debería acción local tomado para prevenir lesiones y mejorar la cicatrización de heridas. Esto incluye cuidado Cuidado de los pies (por ejemplo, aplicación regular de loción para pieles ásperas, pedicura y calzado cómodo). Se pueden tomar más medidas en las etapas III y IV en particular. Así es como ella ayuda Piernaspara mejorar la circulación sanguínea, y los vendajes de algodón pueden prevenir daños por presión.
Nota: aplicación de calor
Por otro lado, se deben evitar las aplicaciones de calor, ya que aquí se requiere más oxígeno. ¡Esto puede dañar la tela!
Si ya se ha producido un daño tisular de cualquier tipo, también está indicado su tratamiento. Sin embargo, esto será realizado por los médicos / personal de enfermería y depende individualmente del daño presente.
Terapia medica
También uno amplio medicinal La terapia es posible:
- Por lo que los medicamentos que empeoran la circulación sanguínea deberían omitido volverse. Estos incluyen, por ejemplo, ? -Blocker (Bloqueadores beta).
- En todos los pacientes, tiene sentido inhibir la agregación plaquetaria ("adelgazamiento de la sangre"; en realidad, sin embargo, la sangre no se diluye, sino que solo dificulta que las plaquetas sanguíneas (trombocitos) se unan). Esto se hace usando COMOCULO 100S (aspirina). Se prescriben dosis de 100 mg / d - 300 mg / d. Si se producen efectos secundarios o se conoce una intolerancia, es posible cambiar a clopidogrel (75 mg / d). Estudios más recientes (estudio CAPRIE) incluso sugieren que clopidogrel es más eficaz que el AAS en la enfermedad oclusiva arterial periférica (EAP).
- Sin embargo, la anticoagulación (anticoagulación) de Marcumar solo debe realizarse si existen otras razones. Esto puede ser necesario si ha habido una embolia arterial (oclusión vascular) o en el caso de tipos especiales de oclusión arterial.
- Si la restauración del diámetro del vaso con medidas de catéter (ver más abajo) no tuvo éxito, la etapa III y IV Prostanoides administrado. Sin embargo, estos se administran por vía intravenosa en lugar de en forma de tabletas, i. inyectado directamente en la vena.
Incluso si se planea una operación, el tiempo se puede salvar con prostanoides hasta entonces.
Por supuesto, el trastorno circulatorio también se puede tratar con medicamentos homeopáticos. Por favor siga leyendo: Homeopatía para trastornos circulatorios.
Información: prostanoides
Los fármacos que se utilizan actualmente se denominan aloprostadil (Prostavasin®, una prostaglandina E1) e iloprost (Ilomedin®, un derivado de prostaciclina). Estos medicamentos proporcionan una mejora (temporal) en el flujo sanguíneo al ensanchar los vasos sanguíneos. Esto permite que la sangre supere mejor la constricción y es posible un mejor suministro a través de circuitos de derivación (colaterales). También tienen otros efectos, p. Ej. se inhibe el pegado de las plaquetas de la sangre (inhibición de la agregación de trombocitos) y se mejora la situación metabólica en la zona de escasa oferta (isquémica) a través de diversos efectos.
- La mejora de la circulación sanguínea al ensanchar los vasos sanguíneos es también uno de los principios de trabajo de otro fármaco, el cilostazol (Pental®, un llamado inhibidor de la PDE-3 (inhibidor de la fosfodiesterasa-3)). Sin embargo, hasta el momento no se dispone de datos a largo plazo. Las sociedades de especialistas estadounidenses recomiendan estos medicamentos, las directrices alemanas se están revisando actualmente.
- Se dice que otro procedimiento conocido como hemodilutación isovolémica, un adelgazamiento de la sangre, mejora la circulación sanguínea. Sin embargo, esto solo está indicado en casos especiales cuando hay un número excesivo de plaquetas rojas de la sangre (eritrocitos) (poliglobulillos). En este procedimiento, se extraen 500 ml de sangre y, al mismo tiempo, se retroalimentan 500 ml de líquido a través de una infusión (generalmente sal de mesa, NaCl). Esto reduce la viscosidad de la sangre. Está indicado por el valor del hematocrito (Hkt), que indica el número de componentes sólidos de la sangre en%. Esta dilución debería alcanzar un Hkt de 35-40%. Debido a las raras condiciones en las que se utiliza esta terapia, aún no se dispone de estudios sobre su eficacia.
- En casos más avanzados, también se pueden usar opciones de tratamiento de la terapia de insuficiencia cardíaca (ver tema insuficiencia cardíaca).
Procedimientos mínimamente invasivos
Para abordar directamente las constricciones de las arterias se medidas invasivas posible. Estos se dividen en procedimientos con catéter y procedimientos quirúrgicos. Son posibles diferentes enfoques, según el grado y la duración de la constricción:
Los procedimientos con catéter se utilizan a partir de la etapa IIb. En los diversos procedimientos, casi siempre se avanza un catéter desde la ingle hasta el vaso estrechado. El vaso se hace visible mediante la administración de medio de contraste y luego se utilizan diferentes métodos:
- En el procedimiento estándar de PTA (angioplastia transluminal percutánea), se hace avanzar un llamado alambre guía a través de la arteria hasta la constricción. Luego, se empuja un catéter de globo inflable en la constricción sobre este alambre guía y se infla allí. Esto hace que el vaso se ensanche y se utilice un stent para evitar un mayor estrechamiento en este punto (implantación del stent). Sin embargo, este método solo es adecuado para constricciones de corto alcance o cierres de hasta 10 cm. Un PTA tampoco es apropiado si la calcificación es excesiva.
- Hay procedimientos especiales disponibles para pasajes estrechos más largos. Con angioplastia láser, rotacional o ultrasónica, las calcificaciones de las paredes arteriales se eliminan mediante láser, cabezal de perforación o ultrasonido.
- Son posibles otras combinaciones de administración de fármacos para disolver oclusiones, succión y PTA.
cirugía
Las medidas quirúrgicas dependen de la etapa del PAD y del grado y la longitud del estrechamiento:
- Si hay constricciones vasculares en las grandes arterias pélvicas y femorales (arterias ilíacas y femorales), se puede intentar pelar los vasos. Esto se llama desobliteración o trombendarterectomía (TEA). P.ej. Con la ayuda de un separador de anillos, se cortan la calcificación y la parte interior de la pared del vaso (la íntima).
- En las etapas III y IV, puede ser necesario puentear los vasos (derivación). Existen numerosas posibilidades. En el caso de oclusiones en la parte superior o inferior de la pierna, la "gran vena rosa", la gran vena safena, generalmente se extrae para que sirva como reemplazo. Es una de las venas superficiales y va desde el pie por delante de la parte interna del tobillo, pasando por la parte interna del muslo hasta la ingle. Como es una de las venas superficiales que son responsables de solo el 10% del flujo sanguíneo de retorno, la extracción es posible sin mayores restricciones. También es posible utilizar material exógeno en su lugar. Por lo general, se trata de teflón (PTFE, politetrafluoroetileno). Sin embargo, solo se recurre a esto cuando la arteria principal y los vasos pélvicos se estrechan, ya que aquí se requiere un calibre vascular mayor. En el peor de los casos, puede suceder que el suministro de sangre esté tan restringido que la extremidad muera. Entonces la última opción (la llamada ultima ratio) es solo la amputación. Sin embargo, antes de sugerir una medida tan extrema, se considerarán cuidadosamente todos los demás procedimientos.
Dado que la medicina está sujeta a cambios constantes, siempre se buscan nuevas terapias. También existen algunas terapias experimentales para PAOD, pero estas solo se llevan a cabo en el contexto de estudios clínicos. Por supuesto, esto solo tiene lugar después de que se haya realizado un examen detallado. Actualmente se están probando terapias genéticas. Con la ayuda de ciertos factores de crecimiento (VEGF, rFGF-2), se estimula el crecimiento vascular. Además, se están probando terapias con células madre de la médula ósea. Con este procedimiento, se debe estimular el crecimiento de los vasos y también se deben formar nuevos vasos.
Lea también nuestros artículos:
- Amputación de muslo
- Amputación de la pierna
- Amputación de un dedo del pie.
pronóstico
Dado que la EAP depende de muchos factores, es difícil hacer un pronóstico preciso a lo largo del tiempo. Además de la etapa, esto depende en gran medida del grado en que se puedan tratar las causas. Entonces hay uno mal pronóstico, debería eso Fumar no se dará por vencido. Este y uno mal tratado Diabetes mellitus aumenta enormemente el riesgo de re-oclusión! Las amputaciones también son más comunes.
Además, hay que tener en cuenta en qué medida la arteriosclerosis ya ha atacado a otros vasos. Al resultante Complicaciones particularmente incluyen enfermedad de las arterias coronarias (CHD), Estrechamiento de las arterias que irrigan el cerebro y otras enfermedades que han surgido de los factores de riesgo.
En general, se puede decir que un paciente con EAP tiene una esperanza de vida media de unos 10 años. Las principales causas de muerte son Infarto de miocardio (~ 60%) y carrera (Apoplejía, ~ 10%). Esto se debe al hecho de que la mitad de todos los pacientes padecen EAC en estadio II. ¡En la etapa III ya es del 90%! Además, en el estadio III la mitad de los pacientes tienen constricciones vasculares en las arterias que irrigan el cerebro, que son causadas por arteriosclerosis.
Por lo tanto, un examen de cardiopatía coronaria y el tratamiento posterior es extremadamente importante.