Trasplante de pulmón
Introducción
El pulmón (Pulmo) se utiliza para el intercambio de gases y la respiración.
Dado que así cumple tareas vitales, un trasplante de pulmón solo se lleva a cabo si ninguna otra terapia promete cura.
Estrictamente hablando, el pulmón consta de 2 pulmones, uno derecho y otro izquierdo.
Dependiendo de la gravedad y la indicación de un trasplante de pulmón, se extrae un pulmón, ambos lóbulos o varios lóbulos de pulmón y luego se inserta el pulmón funcional de un donante.
Causas / indicación
Un trasplante de pulmón solo se utiliza para enfermedades pulmonares avanzadas, ya que todo trasplante siempre implica un cierto riesgo.
Antes de hacerlo, debe asegurarse de que todas las terapias conservadoras posibles no hayan funcionado o ya no sean efectivas.
Sin embargo, si el paciente sufre dificultad para respirar en reposo (Disnea) y si su esperanza de vida sin trasplante es inferior a 18 meses, se le realizará un trasplante.
Existen varios cuadros clínicos que pueden conducir a un trasplante de pulmón.
Estos incluyen el
- Muscoviscidosis (Fibrosis quística) con bronquiectasias bilaterales
- fibrosis pulmonar idiopática
- una enfermedad pulmonar obstructiva crónicaEPOC) con deficiencia de alfa-1 antitripsina
y - enfisema de los pulmones
como - hipertensión pulmonar causada por defectos cardíacos
y - sarcoide.
Otras causas de un trasplante de pulmón también pueden ser la histiocitosis de células de Langerhans (Histiocitosis X), Linfangioleiomiomatosis o bronquiolitis obliterante.
Sin embargo, es importante saber que ninguna de estas enfermedades significa que sea necesario un trasplante de pulmón.
Más bien, el paciente debe ser analizado sobre la base de sus síntomas y valores de laboratorio para determinar si la terapia con medicamentos aún puede conducir al éxito, si el daño ha progresado demasiado y la curación es imposible o si todavía tiene sentido trasplantar un nuevo pulmón. porque el paciente ganaría así varios años de vida.
Por ejemplo, tiene un paciente con Fibrosis quística sólo una capacidad relativa de un segundo del 30% (FEV1 = 30%), esta es definitivamente una indicación para un trasplante de pulmón.
Para un paciente con Enfermedad pulmonar obstructiva crónica, que también tiene una capacidad relativa de un segundo del 30%, puede ser que este paciente no necesite un trasplante de pulmón, pero puede vivir bien con la medicación correcta.
Este ejemplo muestra que un trasplante de pulmón siempre debe tener en cuenta muchos factores diferentes y que no existe un valor específico del que se diga que un trasplante es absolutamente necesario.
Sin embargo, existen algunas características en las que definitivamente se debe considerar un trasplante de pulmón.
Para ello se utiliza una sesión de 6 o 12 minutos. Prueba de caminata, en el que se le pide al paciente que corra lo más lejos que pueda en el tiempo dado.
Un paciente que necesita un trasplante de pulmón solo está acostado en este momento alrededor de 500 m allá atrás él sin aliento al menor esfuerzo dispositivo.
Selección de pacientes
A menudo es difícil decidir qué paciente recibirá un trasplante de pulmón y cuál no. Por un lado, hay uno fuerte Falta de pulmones de donantes y por tanto el número de trasplantes posibles es muy limitado.
Sin embargo, un paciente debe cumplir con ciertos criterios para ser elegible para un trasplante de pulmón.
Por un lado, se permite la edad del paciente 65 años no excedas.
Lo que es más importante además de la edad es la Condición general del paciente.
Un paciente en buen estado general, es decir, en estado nutricional saludable y uno psique estable como sin comorbilidades es más adecuado para un trasplante de pulmón que una persona mentalmente inestable o una persona que ya tiene problemas importantes con otros órganos.
Cuanto mejor sea el estado general del paciente, más probabilidades hay de que las complicaciones posteriores al trasplante sobrevivan bien y de que exista una posibilidad real de recuperación.
Si el estado general del paciente empeora dramáticamente una y otra vez, lo que significa que el paciente tiene que ir al hospital repetidamente debido a dificultades respiratorias, siempre tiene uno. mayor suministro de oxígeno, sufre de aumento Pérdida de peso y siempre ha problemas del corazón, entonces ha llegado el momento de uno El trasplante de pulmón es inevitable se convierte.
Entonces, es importante que el paciente esté adecuadamente informado sobre los posibles riesgos y el próximo tiempo después de la operación.
Esto significa que el paciente debe ser consciente de que un trasplante siempre se realiza con medicamentos inmunosupresores está siendo tratado y que puede aumentar después del trasplante de pulmón a pesar de la medicación Reacciones de rechazo pueden venir.
Además, un trasplante de pulmón no siempre es la clave del éxito e incluso puede ser que, a pesar del trasplante, los pulmones no funcionen correctamente y el paciente pueda necesitar otro trasplante de pulmón.
Lista de espera
Un paciente y su neumólogo, que se especializa en enfermedades pulmonares, deben tomar la decisión de que les gustaría someterse a un trasplante de pulmón.
Una vez que se toma esa decisión y el paciente está criterios necesarios cumplido, el paciente debe estar siempre disponible, día y noche, por teléfono o celular.
El paciente deja su número en un centro de trasplantes.
Si se considera un pulmón donante adecuado, el paciente debe acudir inmediatamente al hospital para someterse a la operación.
los accesibilidad constante es extremadamente importante, ya que de lo contrario el paciente puede perder la oportunidad de tener un nuevo pulmón.
Contraindicaciones
No todos los pacientes que desean un trasplante de pulmón pueden tenerlo garantizado. Una de las razones de esto es Falta de órganos de donantesPor otro lado, existen determinadas contraindicaciones por las que conviene abstenerse de un trasplante de pulmón.
Por ejemplo, una contraindicación es una Envenenamiento de la sangre (septicemia).
Incluso con uno Tumor en los pulmones No se recomienda un trasplante de pulmón, ya que difícilmente se puede aumentar la esperanza de vida.
Disfunción crónica de otros órganos, como un Insuficiencia renal o daño hepático severo puede ser una contraindicación.
Probablemente la contraindicación más grave sea una Trastorno del sistema nervioso o uno enfermedad mental grave.
También a uso intensivo de drogas, alcohol o nicotina puede ser una contraindicación.
Dado que un trasplante siempre está asociado con inmunosupresión, también se enfermedades infecciosas crónicas una contraindicación.
¿El paciente tiene bacteria multirresistentep.ej. MRSA, infectado, no se puede realizar un trasplante de pulmón hasta que el paciente esté libre de gérmenes.
Tiempo de preparación
Un trasplante de pulmón siempre es con uno cierto riesgo conectado.
Para mantener el riesgo lo más bajo posible, el paciente debe someterse a algunas pruebas antes de su trasplante.
En primer lugar, el Área torácica por medio de radiografía y Tomografía computarizada (Connecticut) examinado cuidadosamente.
Después detallado Pruebas de función pulmonar. y exámenes del corazón por medio de Ecocardiografía también debe usar la zona abdominal Ultrasonido abdominal debe ser examinado cuidadosamente.
Además, el paciente debe Sangre extraída para descartar un tumor o una infección.
Tambien hay uno Examen del catéter del corazón derecho agregó, ya que hay que analizar las condiciones de presión en los pulmones.
Además, siempre debe haber un control de psicologia como trasplante siempre se asocia con un gran estrés psicológico.
Cuando se completan todas estas pruebas y exámenes, los resultados se envían a un centro de trasplante de pulmón y un equipo de médicos decide si es necesario un trasplante y con qué rapidez el paciente debe tener la posibilidad de un nuevo pulmón.
Dado que por lo general no se dispone de un pulmón de inmediato, el paciente debe responder cada 3 meses a un examen de control aparecer en el centro de trasplantes.
El trasplante

Una vez que se dispone de un pulmón de donante adecuado, el centro de trasplantes notificará al paciente y deberá evitar comer y beber más.
Una vez que el paciente ha llegado al hospital, se toma una decisión sobre si el pulmón trasplante o si el paciente tiene que irse a casa sin pulmones nuevos.
Sin embargo, si un paciente es trasplantado, generalmente se lo lleva directamente al quirófano y al anestesia Es iniciado.
Por lo general, se trasplantan ambos pulmones, ya que un trasplante de pulmón de un solo pulmón a menudo causa infecciones graves en el "antiguo“Los pulmones surgen.
Se realiza una sección transversal en el tórax para extraer los pulmones. Luego, se extrae el pulmón enfermo y se inserta el nuevo pulmón donante. Primero el Bronquios pulmonares y el Venas pulmonares conectado al nuevo pulmón, finalmente el Arterias pulmonares.
Tan pronto como la sangre pueda circular nuevamente, los pulmones deberían comenzar a funcionar.
La incisión se cierra y el paciente se coloca primero en el Unidad de Cuidados Intensivos alojado.
La estancia en la unidad de cuidados intensivos no debe ser superior a una semana en alrededor del 15% de todos los casos Sin embargo, surgen complicaciones que resultan en una estadía intensiva más prolongada.
En casos no problemáticos, incluye después de la estancia en la unidad de cuidados intensivos alrededor de 3 semanas Hospitalización en el que el paciente fisioterapéutico se cuida intensamente.
Después del trasplante, el paciente recibe medicamentos inmunosupresores, el único prevenir el posible rechazo de los pulmones debería.
Sin embargo, estas drogas suprimen todo sistema inmunitario del paciente.
Por lo tanto, después de un trasplante de pulmón, los pacientes son más propensos a Seta- Viral o Enfermedades bacterianas.
Para mantener esto lo más bajo posible, el paciente también recibe medicamentos para prevenir una posible infección. También debería posible riesgo de infección reducido y el paciente ahora tiene la opción de una nueva vida más despreocupada.
Figura pulmones
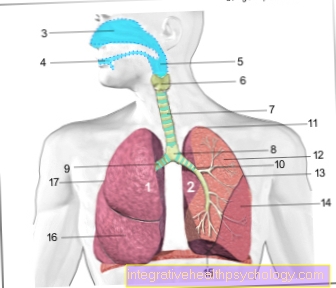
- Pulmón derecho -
Pulmodexter - Pulmon izquierdo -
Pulmo siniestro - Cavidad nasal - Cavitas nasi
- Cavidad oral - Cavitas oris
- Garganta - Faringe
- Laringe laringe
- Tráquea (aprox.20 cm) - Tráquea
- Bifurcación de la tráquea -
Bifurcatio tráquea - Bronquio principal derecho -
Bronquio principalis dexter - Bronquio principal izquierdo -
Bronchus principalis siniestro - Punta del pulmón - Apex pulmonis
- Lóbulo superior - Lóbulo superior
- Hendidura pulmonar inclinada -
Fissura obliqua - Lóbulo inferior -
Lóbulo inferior - Borde inferior del pulmón -
Margo inferior - Lóbulo medio -
Lóbulo medio
(solo en el pulmón derecho) - Pulmón hendido horizontal
(entre los lóbulos superior y medio a la derecha) -
Fisura horizontal
Puede encontrar una descripción general de todas las imágenes de Dr-Gumpert en: ilustraciones médicas