Miositis
visión de conjunto
La miositis es una enfermedad inflamatoria del tejido muscular. Puede desencadenarse por una amplia variedad de causas, pero generalmente es el resultado de una Enfermedad autoinmune. Las miositis se presentan principalmente en asociación con otras enfermedades, pero en general son un cuadro clínico raro Solo se registran 10 casos de enfermedad entre un millón de habitantes por año. Las formas más comunes de enfermedad son Polimiositis, el Dermatomiositis y el Miositis por cuerpos de inclusión. A menudo hay uno inflamación de Tejido muscular con un Inflamación del tejido conectivo socializado.
Lea más sobre los subformularios en nuestros temas especiales:
- Polimiositis
- Dermatomiositis
causa principal
La causa de una miositis existente a menudo no se puede identificar con precisión. En este caso se habla de uno idiopático Miositis En el Polimiositis y el Dermatomiositis, los dos cuadros clínicos más comunes en esta área, son los procesos patológicos autoinmunitarios, los llamados Enfermedades autoinmunes. El sistema inmunológico ataca las propias células del cuerpo con sus células de defensa y, por lo tanto, conduce a su destrucción. Como resultado, el tejido afectado se inflama.
Los músculos pueden estar involucrados en infecciones o inflamaciones sistémicas generales, así como en procesos inflamatorios en el tejido conectivo. Si la miositis se desencadena desde el exterior, esto sucede por bacterias, virus o Parásitos. Una enfermedad, por ejemplo, está particularmente predestinada para el desarrollo de miositis. lepra, Gonorrea (sífilis) y tétanos o infestación parasitaria con Esquistosomas y Trichinellaque son ambos gusanos. En general, sin embargo, las infecciones mencionadas ocurren con menos frecuencia en las latitudes europeas. Enfermedad de Bornholm sin embargo, también puede ocurrir aquí, ya que los virus Cocksacki B desencadenantes se pueden encontrar en todo el mundo. La miositis también puede hereditario Sea origen así Síndrome de Münchmeyer. Pero también esta forma especial de enfermedad inflamatoria muscular debe considerarse extremadamente rara debido a su ligera propagación.
Síntomas
los Síntomas se puede desarrollar una miositis dependiendo del cuadro clínico simétrico o solo Unilateral representar. Sin embargo, va junto con todas las formas. aumento de la pérdida de fuerza y debilidad muscular también Dolores musculares mano a mano. La intensidad de los síntomas depende del grado de inflamación. Sin tratamiento antiinflamatorio, también puede procesos degenerativos musculares salir en lo visible distrofia muscular representar. Dado que todos los músculos de todo el cuerpo pueden verse afectados, la localización en los músculos de la garganta y la faringe puede hacer que se vuelva demasiado Dificultad para tragar y ronquera ven.
Si la enfermedad subyacente es degenerativa, como en el síndrome de Münchmeyer, las células se pueden remodelar. En este raro caso será Sales de calcio almacenados en las células afectadas y conducen a Osificación de los músculos (Miositis osificante). Tal Calcificación celular puede desarrollarse en menor grado en otras formas de miositis. Básicamente, los procesos inflamatorios ejercen presión sobre las células del tejido afectado. Debido a la constante descomposición y acumulación de células, puede Metaplasias, es decir, se producen cambios en la estructura celular. En última instancia, estos pueden conducir a una degeneración del tejido - un tumor maligno.
Diagnóstico
El diagnóstico de miositis suele ser complicado porque es difícil diferenciar entre diferentes cuadros clínicos. Los síntomas clínicos deben ser la guía, ya que pueden proporcionar una indicación del tipo y localización de la inflamación. Sin embargo, la mayoría de las miositis son enfermedad progresivaque solo se nota tarde. Esto aumenta el riesgo de desarrollar daños consecuentes permanentes. En principio, el médico examinador tres herramientas de diagnósticoque se puede utilizar: a Examen de laboratorio, una electromiografía (EMG; Medición de tensión en los músculos) y un Biopsia muscular (procedimiento invasivo en el que se extrae tejido muscular.
Examen de laboratorio: Al examinar los parámetros de laboratorio en la sangre del paciente, el enfoque principal está en las enzimas que se acumulan en las células musculares y se liberan cuando las células están dañadas. La enzima más importante es la Creatina quinasa (CK). Además, otros parámetros como la actividad de la lactato deshidrogenasa, del Aldolasa y aspartato aminotransferasa en la sangre. Signos generales de inflamación. cómo aumento de la proteína C reactiva, aumento del recuento de glóbulos blancos o uno BSG extendido También se registran, pero solo demuestran la presencia de inflamación. La cantidad de Mioglobina, una proteína específica de los músculos esqueléticos, también se puede determinar e incluir en el diagnóstico. Sin embargo, el valor no dice nada sobre la ubicación del daño, solo que las células musculares han perecido. Si existe la sospecha de una infección por patógenos, es posible detectar anticuerpos formados por el organismo contra el patógeno y así indicar una infección existente o utilizar una PCR (Reacción en cadena de la polimerasa) para duplicar el ADN del patógeno y mostrarlo de tal manera que sea posible una identificación precisa controlada por computadora. Anticuerpos específicos de miositis, que se forman en el contexto de la enfermedad en algunos pacientes, en la mayoría de los casos no tienen un significado concluyente, ya que también se utilizan en otras enfermedades, como la inflamación de los alvéolos. (Alveolitis) o inflamación de las articulaciones (artritis).
Electromiografía (EMG): Con una EMG, se insertan dos agujas diminutas en el músculo que se examinará. Las agujas conducen la electricidad y miden Cambios de tensión en el tejido muscular. Los cambios están en Descanso y tensión registrados y evaluados. La mayoría de los pacientes con miositis muestran patrones llamativos, que no son una prueba automática de la enfermedad. Sin embargo, el EMG es un examen sencillo a través del cual puede surgir la indicación de más diagnósticos. Además, se puede realizar una electroneurografía en la que el Velocidad de conducción nerviosa y el Tiempo de reacción muscular es medido. Aquí se excita un nervio con la ayuda de electrodos aplicados y se presta atención a las contracciones musculares que pueden desencadenarse. El daño nervioso concomitante u otras enfermedades se pueden probar o excluir, lo que juega un papel importante en el diagnóstico diferencial (otras enfermedades con síntomas coincidentes).
Biopsia de músculo: Dado que la biopsia muscular es una examen invasivo Se debe planificar el lugar de la intervención. Esto generalmente se hace a través de una resonancia magnética (resonancia magnética). La biopsia no debe realizarse en un sitio en el que se haya realizado previamente una EMG. Los pinchazos de las agujas conducen a la muerte celular local, que en retrospectiva ya no puede diferenciarse de la miositis. Una vez que se ha encontrado el lugar correcto para la biopsia, Biopsia (tejido biopsiado) examen microscópico óptico Se han demostrado las características generales de la miositis, pero también se pueden observar cambios tisulares específicos de diversas formas. Puedes ver ambos de forma característica Pérdidas de fibras musculares (fibras musculares muertas / necróticas), así como secciones regeneradas de fibras musculares y signos típicos de inflamación - Infiltración de tejidos (Inmigración) a través de células inflamatorias. Si la actividad de la enfermedad es baja, el diagnóstico puede resultar más difícil si faltan o son difíciles de encontrar signos celulares.
Anticuerpos de miositis
Desde el Miositis una de las enfermedades inflamatorias del músculo esquelético que puede ser causada por una reacción autoinmune, es decir, una falsa reacción del propio sistema de defensa del cuerpo contra las propias estructuras del cuerpo, por lo tanto, es posible detectar ciertos anticuerpos en la sangre del paciente afectado.
Estos anticuerpos son parte del sistema inmunológico y se denominan Linfocitos B y se dirigen contra, aquí en el caso de la miositis, estructuras del cultivo del músculo esquelético, los llamados antígenos, en el contexto de una enfermedad autoinmune. En la miositis, se hace una distinción entre anticuerpos específicos de miositis y anticuerpos asociados a miositis.
Los primeros se encuentran en aproximadamente el 15-50% de los pacientes en el suero sanguíneo y se pueden medir tomando una muestra de sangre.
Los anticuerpos específicos de miositis incluyen principalmente anticuerpos contra tRNA sintetasas, como Anticuerpos Jo-1, anticuerpos PL-7, anticuerpos EJ o anticuerpos KS. Los anticuerpos asociados a miositis incluyen i.a. anti-Mi-2, anti-SRP y anti-Pm-Scl.
Los cuadros clínicos más frecuentes
Polimiositis
La polimiositis es que forma más rara las enfermedades musculares inflamatorias comunes. Ocurre con mayor frecuencia en dos fases de la vida del paciente: en la infancia y adolescencia de 5 a 14 años y en la edad adulta avanzada de 45 a 65 años. En promedio, la polimiositis afecta al doble de mujeres que de hombres. Clínicamente la enfermedad se manifiesta principalmente debilidad muscular simétrica en el área de Cinturón de hombro-cuello y el cadera - los músculos cercanos al torso. Las debilidades se desarrollan en comparación con la miositis por cuerpos de inclusión. bastante rapido, durante semanas o meses. La falta de fuerza muscular puede hacer que mala postura dolorosa venir a través de Cicatrices desde secciones musculares inflamadas hasta Desalineación de articulaciones. La muestra de tejido tomada a través de puntos de biopsia entre las fibras musculares. Células inflamatorias inmigradas en. El proceso patológico de la polimiositis aún no se comprende completamente. Sin embargo, se supone que es un Enfermedad autoinmune hechos. Sin embargo, a diferencia de la dermatomiositis, esta está mediada por una respuesta celular directa del cuerpo y no por las proteínas correspondientes.
Lea más sobre este tema en: Polimiositis
Dermatomiositis
Sin tener en cuenta la edad, la dermatomiositis es más frecuente que la polimiositis. Al igual que con la polimiositis, se puede observar una acumulación específica de la edad. Las mujeres tienen más probabilidades de verse afectadas que los hombres. Entre los síntomas que afectan a la musculatura esquelética, aparecen cambios en la piel en la dermatomiositis. Se forman erupciones de color lila (eritema) en las áreas del cuerpo expuestas a la luz, razón por la cual surgió el nombre de enfermedad púrpura. La piel se vuelve escamosa, especialmente en lugares sobre las articulaciones como dedos, codos y rodillas. Como parte de la erupción, puede haber hinchazón de los párpados superiores, lo que le da al paciente una expresión quejumbrosa. Esto puede agravarse con la cicatrización de la piel escamosa.
Los cambios descritos pueden aparecer con más o menos fuerza. Si se realiza una biopsia de músculo, las células inflamatorias perivasculares que rodean los vasos pueden identificarse en la muestra. Las células correspondientes también se acumulan entre los haces de fibras musculares individuales (interfascicular). Las fibras musculares periféricas se vuelven más estrechas en relación con el resto del haz. Esto se conoce como atrofia perifascicular. El patomecanismo (proceso de la enfermedad) se basa en una reacción autoinmune que se dirige contra los capilares (vasos más pequeños) de los músculos. Estos son atacados y dañados por las propias proteínas inflamatorias del cuerpo (por ejemplo, inmunoglobulinas). Como resultado, las fibras musculares ya no se pueden suministrar y mueren.
Ocurre necrosis local (muerte celular) y trombosis vascular (oclusión de un vaso por un coágulo de sangre / trombo): los haces de fibras musculares disminuyen en fuerza y finalmente se marchitan. Un tumor maligno es la causa del desarrollo en más de una cuarta parte de las dermatomiositis. Aquí, también, el cuerpo forma sustancias que se dirigen contra el tumor y el tejido corporal sano.
Lea más sobre este tema en: Dermatomiositis
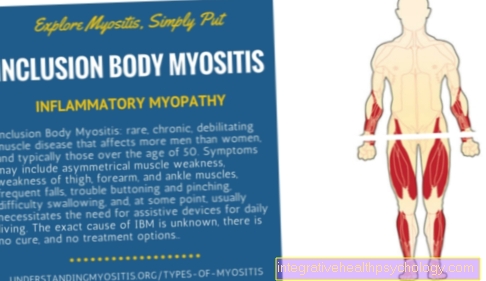
Miositis por cuerpos de inclusión
La miositis por cuerpos de inclusión es una enfermedad crónica, progresiva, inflamatoria y degenerativa. El proceso causal en el cuerpo aún no se ha aclarado con precisión, pero se sospecha una interacción de factores inflamatorios y degenerativos. Afecta a los hombres en el 75 por ciento de los casos y ocurre principalmente después de los 50 años. El curso es bastante gradual: a veces pueden pasar meses o años hasta que aparezcan los primeros síntomas clínicos. Los pacientes notan por primera vez problemas para subir escaleras o levantarse de una posición sentada. También son características las dificultades para sostener un agarre firme o incluso en primer lugar. Los síntomas son causados por la debilidad progresiva de los músculos del antebrazo y del muslo. El 60% de los pacientes informan tener dificultad para tragar, ya que también se requieren músculos para esto, que pueden verse afectados por la inflamación. La preparación hecha a partir de una biopsia se parece a la de una polimiositis. Se pueden ver células inflamatorias inmigradas y hebras de fibras sumergidas. Además, hay inclusiones en el tejido, las llamadas ¨vacuolas rimmed¨ (en inglés: vacuolas enmarcadas; vacuola = vesícula celular). Los cuerpos de inclusión contienen varias estructuras proteicas, proteínas α-amiloide y tau. Estos compuestos también se utilizan en otras enfermedades degenerativas, como en Enfermedad de Alzheimer, encontrar.
Cuadros clínicos especiales
Síndrome de Münchmeyer (Fibrodisplasia osificante progresiva): por un defecto genético heredado que influye en el desarrollo de los músculos esqueléticos, se produce el llamado síndrome de Münchmeyer. Pasa a lo largo de los años Almacenamiento de sales de calcio en las células musculares. y como resultado de osificación de los músculos. Comenzando en la zona del cuello, la enfermedad progresa arriba abajo hacia adelante, sobre la región de los hombros hacia los brazos y el tronco. Dado que actualmente no existe una posibilidad comprobada de terapia, y mucho menos de curación, viene en Etapa terminal la enfermedad para Osificación de los músculos respiratorios. y así a dificultad para respirar, hasta Asfixia. Dado que la mayoría de los pacientes no tienen hijos y no transmiten los genes, la propagación del síndrome de Münchmeyer es muy limitada.
Enfermedad de Bornholm (Pleurodinia epidémica): La pleurodinia epidémica es una enfermedad inflamatoria de la pleura (Pleura), el pecho y los músculos abdominales. Es causada por una infección con el virus Cocksackie B, un miembro de la familia de los enterovirus. Son sintomáticos Respiración dolorosa, fiebre leve y un garganta roja. El dolor es causado por la participación de los músculos intercostales, los músculos entre las costillas, que forman parte de los músculos respiratorios.La enfermedad de Bornholm puede transmitido de persona a persona y por defecto los síntomas con Analgésicos tratado.
Miositis del ojo
La miositis en el ojo también miositis ocular llamado, es un idiopáticoes decir, que ocurra sin una causa conocidaInflamación de los músculos de los ojos.
Es una de las terceras enfermedades más comunes de la cuenca del ojo y se presenta inmediatamente después de la afectación ocular en Hipertiroidismo y en enfermedades linfoproliferativas.
La causa exacta de la miositis en el ojo aún no se ha aclarado del todo; se sospecha que se trata de una reacción autoinmune, es decir, una falsa reacción del propio sistema de defensa del organismo, que reconoce falsamente y combate determinadas estructuras celulares como extrañas.
Las mujeres en la edad adulta joven son las más comúnmente afectadas (Edad media de aparición: 34 años), por lo que los síntomas son más a menudo unilaterales (solo un ojo afectado) que bilaterales:
- globo ocular que sobresale
- Inflamación e hinchazón conjuntival
- dolor dependiente del movimiento ocular
- Restricciones de movimiento ocular y las alteraciones visuales resultantes (por ejemplo, visión doble).
El músculo ocular que se ve afectado con mayor frecuencia es el músculo recto medio (Músculo recto medial), que suele mover el globo ocular hacia la nariz. La miositis ocular generalmente se diagnostica con una tomografía computarizada y se trata con glucocorticoides (cortisona), por lo que la inflamación suele remitir en varios días sin consecuencias.
Miositis osificante
El termino "Miositis osificante"Incluye dos patrones de enfermedades médicas.
Por un lado es el osificación heterotrópica Esta es una enfermedad que ocurre en varias partes del cuerpo, ya sea de forma espontánea o después de un trauma y una cirugía. Osificaciones viene.
Por otro lado, el término "Miositis osificante“También es una enfermedad hereditaria rara: Miositis osificante progresiva. Este es un defecto genético congénito que hace que los músculos esqueléticos del cuerpo se conviertan en tejido óseo por etapas. Solo alrededor de 600 personas en todo el mundo se ven afectadas por esta enfermedad hereditaria. La causa de la remodelación ósea es la incapacidad para reparar los músculos esqueléticos defectuosos después de lesiones triviales o traumatismos con tejido muscular sano o tejido cicatricial; en su lugar, se utiliza tejido óseo.
Con el tiempo, el sistema muscular se vuelve cada vez más inoperable y la enfermedad se vuelve potencialmente mortal cuando los órganos se ven afectados por la osificación de los músculos. (Por ejemplo, disfunción respiratoria debido al aumento de la osificación de los músculos intercostales y, por lo tanto, del tórax).
terapia
El tratamiento de la dermatomiositis y la polimiositis corresponde a la terapia más aplicada para las enfermedades autoinmunes. Aquí está Cortisona administrado, que inhibe el sistema inmunológico en parte y en parte Aplanar la inflamación conduce para que el tejido se pueda recuperar. Se utilizan dosis relativamente altas, que se reducen gradualmente durante un período de tiempo más largo. El efecto comienza dependiendo del paciente después de días o semanas, en casos tardíos después de 1-2 meses. Administración de cortisona a largo plazo sin embargo, es con una amplia variedad de Efectos secundarios conectado, como Ruptura muscular, osteoporosis o cambios mentales. Si la terapia no tiene el efecto deseado o si la dosis debe reducirse debido a efectos secundarios, Citostáticos cómo se usa el metotrexato, que también tiene un lugar fijo en el tratamiento de tumores y además comprime el sistema inmunológico. El don de inmunoglobulinas de dosis alta puede ser útil en la polimiositis y la dermatomiositis, pero es particularmente controvertido en el tratamiento de la miositis por cuerpos de inclusión. Además de la terapia con medicamentos, puede fisioterapia y Terapia ocupacional se utilizan para mantener la libertad de movimiento y reducir el acortamiento muscular (Contracciones) para prevenir. En caso de debilidad muscular pronunciada, el uso de ayudas para caminar o sillas de ruedas, en el caso de parálisis, endurecimiento muscular o lesiones, puede ser necesario un tratamiento adicional.
pronóstico
La terapia regular puede ayudar a la mitad el paciente uno Polimiositis puede efectuarse una curación completa. De lo contrario, se puede lograr una parada con debilidad muscular más o menos permanente. Sin embargo, en el 20% de los casos existe la posibilidad de que no se pueda registrar ningún éxito a pesar de la terapia compleja.
los Dermatomiositis también se puede curar o al menos limitar mediante una terapia adecuada. El tratamiento del tumor que a menudo es la causa de la enfermedad puede provocar una mejora permanente de los síntomas o la curación de la enfermedad secundaria.
Dado que la farmacoterapia es una Miositis por cuerpos de inclusión no es prometedor, debe buscarse un rango de movimiento constante a través de fisioterapia y ejercicios independientes. Los ejercicios ligeros de fuerza y el entrenamiento de resistencia muscular también pueden contrarrestar los síntomas. En el caso de un trastorno perturbador de los músculos de la garganta, una visita a un logopeda puede proporcionar alivio para mejorar las dificultades para tragar. Se practican movimientos o posturas útiles que facilitan el proceso de deglución.