Subespecies de cáncer de mama
Sinónimos en un sentido más amplio
Cáncer de mama, cáncer de mama, cáncer de mama ductal invasivo, cáncer de mama lobulillar invasivo, cáncer de mama inflamatorio, enfermedad de Paget, carcinoma in situ
Inglés: cáncer de mama

¿Es el cáncer de mama lo mismo que el cáncer de mama?
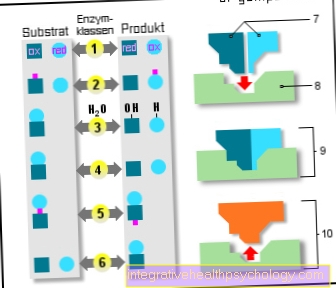
En principio, existen muchos tipos diferentes de cáncer de mama, según el tipo de célula a partir del cual se desarrolló originalmente el cáncer. Sin embargo, algunos de estos cánceres de mama son muy raros y solo juegan un papel menor en la práctica. Los dos tipos más importantes de cáncer de mama surgen de las células de los conductos lácteos (ductules = lat. Duct) y los lóbulos de las glándulas mamarias (lobulles = lat. Lobulles) y, por lo tanto, se denominan cáncer de mama "ductal" y "lobulillar".
Leer más sobre el tema: ¿Cómo se reconoce el cáncer de mama?
frecuencia
El 85-90% de los casos de cáncer de mama se originan en el tejido de los conductos lácteos y, por tanto, son carcinomas ductales. El factor decisivo es si el tumor crece dentro de los conductos lácteos y su límite exterior, también conocido como membrana basal, está intacto o si el tumor ha crecido más allá de este límite hacia el tejido adyacente. Aquí se hace una distinción entre estadios precancerosos de crecimiento no invasivo, también llamado carcinoma in situ, en el que el borde externo está intacto, y carcinomas de crecimiento invasivo en los que el tumor ha cruzado el borde externo. Esta distinción es importante porque tiene un impacto en el pronóstico del cáncer de mama y las opciones de tratamiento.
El cáncer de mama lobulillar es responsable del 10-15% de los casos de cáncer. Aquí también se hace una distinción entre tumores de crecimiento invasivo y no invasivo. Si el tumor está confinado al tejido de las glándulas mamarias, se denomina carcinoma lobulillar in situ; si crece más allá del tejido, se denomina carcinoma lobulillar invasivo.
Para la estructura de la mama, vea también nuestro tema: Pecho femenino
Cáncer de mama: clasificación
Clasificación de la OMS de 2001
A. Tumores no invasivos
- carcinomas comunes: carcinoma ductal in situ (DCIS), carcinoma lobulillar in situ (LCIS)
B. Cánceres de mama invasivos
- carcinomas comunes: carcinoma ductal de mama invasivo, carcinoma de mama lobulillar invasivo
- Cánceres raros: cáncer de mama mucinoso, cáncer de mama medular, cáncer de mama papilar, cáncer de mama tubular, cáncer de mama apocrino
C. Formas especiales
- Carcinomas comunes: enfermedad de Paget del pezón, carcinoma inflamatorio de mama
Carcinoma in situ
Debajo de Carcinoma in situ se entiende una proliferación de tejido maligno que no crece de forma invasiva en el tejido. Esto significa que su crecimiento se limita a una capa superficial de tejido. Por lo tanto, es una etapa preliminar del cáncer que aún puede tratarse quirúrgicamente. Si se elimina por completo, ya no degenerará en una forma invasiva de cáncer en la mayoría de los casos. Sin embargo, si deja un carcinoma in situ, existe el riesgo de degeneración, que, según el individuo y la naturaleza del cáncer, es solo cuestión de tiempo.
El "DCIS" a veces también se denomina etapa precancerosa (Enfermedad precancerosa) designado. Dado que aún no ha atravesado la membrana basal, no se pueden haber formado tumores hijos (metástasis). Se estima que el tiempo de transición del DCIS al carcinoma ductal invasivo es de menos de diez años. La evidencia clara de que un hallazgo es un carcinoma in situ solo puede ser proporcionada por el patólogo (examinando la muestra de tejido del cáncer de mama) después de que se haya eliminado toda el área sospechosa. Antes de esto, ninguno de los procedimientos de diagnóstico por imágenes puede descartar que el área sospechosa no haya atravesado la membrana basal en un área pequeña y, por lo tanto, se haya convertido en un crecimiento invasivo (desplazamiento).
Pero incluso con el examen más cuidadoso del tejido por parte del patólogo, este último no siempre puede proporcionar información confiable sobre si la membrana basal se ha mantenido intacta. Si el tumor se extiende más de 5 cm, la probabilidad es aproximadamente del 60% de que haya habido un crecimiento invasivo a través de la membrana basal. No todos los CDIS se convierten en una forma invasiva. Se supone que alrededor del 50% de los CDIS se volverán invasivos posteriormente, pero no hay datos fiables al respecto. El CDIS se produce de forma independiente en ambos senos en el 10-30% de los casos.
El carcinoma ductual in situ no suele ser palpable como un bulto o endurecimiento en la mama y la ecografía no suele mostrar ninguno de los hallazgos. La mayoría de las veces, el CDIS se diagnostica al azar mediante una mamografía (consulte la secciónes decir: Mamografía) descubierto. Las calcificaciones dispersas, las llamadas microcalcificaciones, que a menudo no superan un milímetro de tamaño, pero parecen de un blanco brillante debido a su composición, son particularmente sospechosas. Sin embargo, esto no significa que un DCIS esté oculto detrás de cada sesión de calcificación en la mamografía. Además, no todos los CDIS aparecen a través de calcificaciones en la mamografía.
Información: micro cal
Las calcificaciones pueden ser causadas por células cancerosas muertas en un DCIS. Estos se ubican principalmente en el centro del tejido tumoral, es decir, la extensión del cáncer es mayor que el área en la que se encuentran las calcificaciones. Si se detectaron microcalcificaciones en el cribado mamográfico, se deben seguir imágenes adicionales específicamente de esta área. Sobre la base de la disposición, la extensión y el número de lecciones y su forma, se puede decidir en un paso siguiente si parece ser un cambio benigno o si se deben seguir pasos de diagnóstico adicionales. Las microcalcificaciones detectables mamográficamente son causadas por carcinoma en alrededor del 20% de los casos.
Índice de pronóstico de Van Nuys
El Índice de pronóstico de Van Nuys se creó para poder evaluar si existe riesgo de recurrencia después de que se haya realizado la terapia si hay un CDIS:
En este índice se tienen en cuenta y se evalúan diversas propiedades con un sistema de puntos, incluyendo el tamaño del área, el grado de diferenciación (grading) y el ancho del borde de incisión de los hallazgos removidos en la operación.
El grado de diferenciación lo evalúa un patólogo al que se envía el tejido extraído. Si las células cancerosas todavía se parecen al tejido del que surgieron, se las denomina diferenciadas. Cuanto más han cambiado las células, menos diferenciadas están y menos favorable es el pronóstico. A partir del tejido enviado, el patólogo también puede ver cuánto espacio hay entre el tejido canceroso y los bordes cortados en el tejido sano. Una mayor distancia es más segura, pero al mismo tiempo menos delicada con el tejido mamario sano. Cada criterio (tamaño, margen, calificación) se clasifica con 1-3 puntos y se suma de modo que los valores de al menos 3 a máx. 9, con 3 puntos que representan el menor riesgo de recurrencia.
Como extensión del índice pronóstico de Van Nuys, ahora también se tiene en cuenta la edad del paciente. La edad avanzada es favorable aquí para el pronóstico. Sobre la base de la división en el índice de pronóstico de Van Nuys, también se deriva el enfoque terapéutico adicional.
Índice de pronóstico de Van Nuys
- 1 punto
- Calificación por el patólogo: Casi ningún cambio central y sin necrosis
- Filo en mm: más de 9
- Tamaño del tumor en mm: menos de 16
- 2 puntos
- Calificación por el patólogo: Casi ningún cambio central excepto necrosis
- Filo en mm: 9-1
- Tamaño del tumor en mm: 16-40
- 3 puntos
- Calificación por el patólogo: Fuertes cambios centrales y necrosis.
- Filo en mm: menos que 1
- Tamaño del tumor en mm: mayor que 40
Puede encontrar más información en nuestro sitio web Etapas del cáncer de mama.
Forma especial de carcinoma in situ
Una forma especial de CDIS también es el carcinoma de Paget Enfermedad de Paget del pezón llamado. ¿Está el DCIS cerca del pezón localizado, puede extenderse a la piel del pezón y causar inflamación con secreción e hinchazón allí.
No confundir con la enfermedad de Paget del pezón Enfermedad de Paget del esqueleto. Se trata de una enfermedad ósea, cuya causa exacta aún no se ha aclarado y que conduce a la remodelación ósea y a un mayor riesgo de fracturas óseas.
Carcinoma lobulillar in situ
El carcinoma lobulillar in situ (CLIS) es relativamente raro, solo representa el 5% de todos los tumores no invasivos. Rara vez conduce a microcalcificaciones y, por lo tanto, generalmente se encuentra accidentalmente durante una biopsia. A diferencia del carcinoma ductal in situ, el CLIS en sí no se evalúa como una condición precancerosa, sino como un indicador de un mayor riesgo (ver también: Riesgo de cáncer de mama) para desarrollar cáncer de mama. El CLIS ocurre de forma independiente en ambos senos al mismo tiempo en el 40% de los casos. No existe una clasificación para el LCIS que sea comparable al Índice de Van Nuys.
¿Qué es el cáncer de mama invasivo?
El cáncer de mama invasivo es una masa en la mama que se infiltra y desplaza el tejido mamario sano. Por tanto, debe considerarse malicioso. Según la profundidad de la infiltración, se hace una distinción entre las diferentes etapas del cáncer de mama que, a medida que se propaga, aumenta la probabilidad de que el tejido canceroso se propague a otros órganos. Por tanto, es característico que en su crecimiento local no se adhiera a los límites naturales del tejido mamario en relación con los pulmones u otros órganos. Continúa creciendo y también afecta a los tejidos fuera de su órgano original.
Cáncer de mama ductal invasivo
El cáncer ductal invasivo es la forma más común de cáncer de mama en un 70-80%. Esto también incluye algunas formas más raras que difieren en su pronóstico y respuesta a varias formas de terapia. El cáncer de mama ductal invasivo se desarrolló a partir de células en los conductos lácteos de la mama, pero ha atravesado la membrana basal que separa los conductos de otros tejidos. Por tanto, ya no se limita a los conductos lácteos.
Cáncer de mama lobulillar invasivo
El cáncer lobular invasivo, en un 10-20%, es significativamente menos común que su contraparte ductal. Surge en los lóbulos de las glándulas mamarias, pero ha atravesado la membrana basal de separación y ha penetrado en otros tejidos.
La propagación de este tipo de cáncer generalmente se describe como difusa, lo que significa que no hay límites claros para verse. Además, la microcalcificación rara vez se forma en este tipo de cáncer, lo que significa que el cáncer de mama lobulillar invasivo se detecta principalmente mediante resonancias magnéticas de mama o de manera incidental a partir de biopsias realizadas por otras razones.
El cáncer lobulillar invasivo rara vez se diagnostica mediante mamografía.
El cáncer de mama lobulillar no es sensible a la radiación y, por tanto, se trata de forma diferente a la forma ductal.
Lea también nuestros temas relevantes:
- Terapia de cáncer de mama
- Quimioterapia contra el cáncer de mama
- Radioterapia para el cáncer de mama
- Cirugía para el cáncer de mama
¿Qué es el cáncer de mama no invasivo?
El cáncer de mama no invasivo también puede verse como una masa en la mama que, sin embargo, no excede los límites naturales de la mama. Este cáncer, como el cáncer de mama invasivo, puede considerarse maligno, pero no destruye el tejido mamario del propio cuerpo. Más bien, desplaza otros tejidos a través de su volumen creciente que infiltrándolos. Esta forma de cáncer también tiene la capacidad de diseminarse, pero es más o menos probable según el tipo exacto de cáncer de mama.
Cáncer de mama inflamatorio
El cáncer de mama inflamatorio es extremadamente raro y representa alrededor del 1 al 4% de todos los casos de cáncer de mama. Esto conduce a un crecimiento difuso de células cancerosas a lo largo de los vasos linfáticos de la piel. Los síntomas que se presentan son, por ejemplo, enrojecimiento, sobrecalentamiento o un fenómeno de piel de naranja (ver también: Detección de cáncer de mama). El cáncer de mama inflamatorio a menudo se parece a una inflamación de la mama (mastitis). A diferencia de la mastitis, el paciente no experimenta dolor ni fiebre.
En general, el cáncer de mama inflamatorio tiene un pronóstico muy precario.
Enfermedad de Paget
La enfermedad de Paget (también llamada carcinoma de Paget) es una forma de cáncer de mama que surge predominantemente del carcinoma ductal y afecta el pezón y, a veces, también toda la areola. El tumor generalmente se presenta en un lado e inicialmente puede confundirse con un cambio inflamatorio en el pezón. Sin embargo, esto suele ocurrir en ambos lados. En etapas más avanzadas, el crecimiento del cáncer que daña los tejidos puede provocar una retracción del pezón.
Lea más sobre esto en nuestra página: Enfermedad de Paget.
Estado del receptor
El patólogo examina una muestra de tejido extraída no solo para determinar el tipo de cáncer y la apariencia de las células. Con ciertas técnicas de tinción y medición, el estado del receptor hormonal también se determina de forma rutinaria si hay un bulto de cáncer de mama.
Los científicos han podido demostrar en el pasado que muchos tumores de mama tienen receptores a los que se pueden acoplar las hormonas sexuales femeninas estrógeno y progesterona y, por lo tanto, estimular el crecimiento de las células cancerosas.
Otro tipo de receptor que se controla de forma rutinaria es el receptor HER2 / neu. Se encuentra en la superficie de las células mamarias sanas, pero también en la mayoría de las células cancerosas del seno. El receptor HER2 / neu pertenece a una clase denominada receptores del factor de crecimiento. Si se activa, conduce al desarrollo y crecimiento de la célula. La cantidad de receptores HER2 / neu que tiene una célula está determinada por un gen específico en la célula. En las células tumorales, este gen se encuentra con más frecuencia como una copia y puede haber un número de receptores entre 10 y 100 veces mayor. Esto estimula a las células cancerosas a crecer con más facilidad y fuerza que las células sanas. También hay una escala para el receptor HER / 2neu que va de 0 a 3, donde 0 significa que hay un número normal de receptores.
Lea también nuestra página Marcadores tumorales en el cáncer de mama.
¿Necesita información detallada sobre este tema?
En este punto nos gustaría señalar que se ha escrito un libro detallado sobre este tema.
Aprenda a evaluar mejor las posibilidades de recuperación, las medidas conservadoras y operativas, así como los riesgos. Aprenda a tratar adecuadamente la enfermedad del cáncer de mama y conviértase en un interlocutor competente para su médico.
Estado del receptor hormonal
Evidencia de Receptores de estrógeno (ER +) o Receptores de progesterona (PR +) es importante para la terapia y el pronóstico posteriores. Para aquellos tumores que tienen receptores, se ofrece la posibilidad de terapia hormonal. Al cambiar el equilibrio hormonal de cierta manera, existe la posibilidad de prevenir la formación de metástasis y ralentizar el crecimiento adicional del tumor. 2/3 de todos los tumores de cáncer de mama son receptores positivos, pero difieren en el número de receptores.
Una escala de 0-12 indica cuántos receptores tiene una célula del tejido extraído, donde 0 significa inexistente (negativo para el receptor). El número de receptores depende de la respuesta a la terapia anti-hormonal: un valor más alto en la escala significa un aumento en la efectividad de la terapia que se puede asumir.
Mujeres antes Menopausia más a menudo tienen tumores con receptores negativos, las mujeres después de la menopausia tienen más probabilidades de tener tumores con receptores positivos. Ver bajo terapia: terapia anti-hormonal.
estrógeno
Las nuevas terapias contra el cáncer de mama se basan en el estado del receptor del tumor respectivo. Para este propósito, se toman muestras de la masa en el tórax con anticipación y se examinan cuidadosamente para determinar su estado. Con el conocimiento de las características exactas del tumor, se puede iniciar una terapia dirigida que destruya el cáncer con la mayor precisión posible y al mismo tiempo minimice los efectos secundarios. Muchos cánceres de mama son positivos para el receptor de estrógeno. Esto significa que este tumor crece más rápido bajo la influencia de los estrógenos. Si este receptor ahora está bloqueado, el cáncer se inhibe deliberadamente en su crecimiento.
progesterona
Otro receptor típico en el cáncer de mama es el receptor de progesterona. Al igual que con el receptor de estrógeno, un resultado positivo de la prueba significa que la hormona progesterona permite que el cáncer de mama se propague más rápido. En otras palabras, su crecimiento es acelerado por la hormona sexual. Si este receptor está bloqueado, el cáncer se tratará de manera dirigida.
HER1
HER es la abreviatura de "Receptor del factor de crecimiento epidérmico humano"Y en realidad se describe a sí mismo muy bien. De hecho, estos son receptores de factores de crecimiento en las células cancerosas que, cuando se activan, apoyan el crecimiento del cáncer". Visto en sentido figurado, uno puede imaginarlo como un interruptor que, si se vuelca, conduce al inicio de procesos de crecimiento. HER1 simplemente significa que hay varios de estos subtipos de receptores y que, por lo tanto, simplemente se enumeran consecutivamente. Si el cáncer de mama es positivo para este receptor, el bloqueo del receptor también representa una terapia dirigida contra el cáncer.
HER2
Como ya se mencionó, HER2 es solo otro subtipo de receptores de factores de crecimiento. Es importante saber que el cáncer de mama no tiene por qué ser HER1 y, por lo tanto, HER2 positivo al mismo tiempo, pero que ambos tipos de receptores pueden ocurrir independientemente uno del otro en el cáncer de mama. Existen terapias efectivas para ambas variantes que pueden diseñarse, entre otras cosas, con la administración de anticuerpos. Estos anticuerpos luego bloquean la señal en el receptor y se evita que el cáncer de mama se propague.
Lea más sobre el tema en: Terapia de anticuerpos (Anka)
Triple negativo
Triple negativo es un tipo de cáncer de mama que es negativo para los tres receptores mencionados anteriormente. Esto significa que exactamente este cáncer de mama no es positivo para estrógenos, progesterona o HER1 / HER2. Por tanto, su crecimiento es completamente independiente de estas hormonas y receptores. Por lo tanto, este tipo de cáncer de mama es más difícil de tratar que otros, ya que no se pueden atacar o bloquear estructuras cancerosas precisas. En la mayoría de los casos, la quimioterapia de dosis alta debe iniciarse con radiación posiblemente combinada, que destruye otros tejidos corporales sanos además del tejido canceroso. Entonces los efectos secundarios son mayores en este caso.
Este artículo también puede interesarle: Efectos secundarios de la quimioterapia para el cáncer de mama
¿Cuáles son las posibilidades de cura para cada tipo de cáncer de mama?
Es difícil predecir las posibilidades de cura específicamente para cada tipo de cáncer de mama, porque en última instancia, la interacción de muchos factores es decisiva para el pronóstico del cáncer de mama. Se hace una distinción entre los factores denominados favorables y desfavorables que están directamente relacionados con la enfermedad. Aparte del tipo de cáncer de mama, la condición de la paciente también juega un papel importante. Otras enfermedades previas empeoran las posibilidades de recuperación del cáncer de mama, mientras que una buena condición general tiene un efecto positivo. La tasa de supervivencia a 5 años para las mujeres con cáncer de mama es aproximadamente del 88%. Esto significa que 88 de cada 100 mujeres diagnosticadas con cáncer de mama siguen vivas después de 5 años. En el caso de los hombres, la tasa de supervivencia es ligeramente inferior al 76%. Esto se debe a que los hombres suelen tener tipos de cáncer de mama más agresivos que las mujeres.
No hay datos precisos sobre las posibilidades de curación o las tasas de supervivencia de los tipos individuales de cáncer de mama, pero se pueden reducir los factores que mejoran o empeoran las posibilidades de curación. Se hace una distinción entre tres grupos de riesgo, que también son muy importantes para la decisión terapéutica. El primer grupo, cáncer de mama de bajo riesgo, incluye tumores que tienen una mayor probabilidad de recuperación que otros tipos de cáncer de mama. Para que el cáncer de mama pertenezca a la categoría de bajo riesgo, se deben cumplir ciertos criterios. Los ganglios linfáticos no deben verse afectados y el tamaño del tumor debe ser inferior a 2 cm. La afectación de los ganglios linfáticos siempre debe considerarse desfavorable y empeora las posibilidades de recuperación. Además, ningún vaso debe verse afectado, ya que existe el riesgo de metástasis rápida, es decir, la propagación del cáncer.
Un paciente mayor de 35 años se considera favorable. Las mujeres más jóvenes con cáncer de mama suelen ser portadoras de una determinada mutación genética (mutación BRCA1 o BRCA2) que puede provocar varios cánceres a una edad temprana. Además, el grado de degeneración ("calificación“) Del tumor juega un papel importante. Tumores que el grupo de bajo riesgo se les asigna el grado de degeneración G1. Esto significa que las células del tumor aún son muy similares al tejido original. Cuanto mayor sea el grado de degeneración del tumor, peores serán sus posibilidades de recuperación.
Desde hace algunos años, el cáncer de mama se ha examinado para determinar su estado de receptor hormonal. Los tumores con muchos receptores hormonales tienen más posibilidades de recuperarse porque responden bien a la terapia con ciertos medicamentos. Sin embargo, un receptor en particular, el receptor Her2, tiene un efecto adverso sobre la supervivencia. Los tumores que tienen el receptor Her2 son más agresivos que los que son negativos para este receptor. Aparte de la grupo de bajo riesgo también existe uno intermedio- y un grupo de alto riesgo. Estos últimos muestran pocas posibilidades de recuperación y se caracterizan por la afectación de los ganglios linfáticos u otros factores desfavorables, como la falta de receptores hormonales o la presencia del receptor Her2. La tendencia curativa del cáncer de mama es un asunto muy individual y resulta de la interacción de muchos factores. Por lo tanto, no se puede administrar en todos los ámbitos para cada tipo de cáncer de mama. Sin embargo, se puede diferenciar entre constelaciones favorables y desfavorables.
Estos artículos también pueden interesarle:
- Posibilidades de recuperación en el cáncer de mama
- Pronóstico en cáncer de mama
- El gen del cáncer de mama
TNM para el cáncer de mama
La clasificación TNM se divide en tres áreas, donde la "T" representa el tamaño del tumor, la "N" el número de ganglios linfáticos afectados y la "M" las metástasis a distancia. La información exacta en cada categoría permite un buen pronóstico y al mismo tiempo determina las opciones de terapia. Un tumor pequeño que aún no se ha diseminado se opera principalmente y, por lo tanto, tiene buenas posibilidades de recuperación. Un tumor grande, por otro lado, puede tener que irradiarse primero para que pierda volumen y luego operar. Desde el punto de vista del médico, la información del cáncer de mama debe ser mucho más precisa, de modo que el tamaño del tumor se divida en T1 (5 cm) y T4 (cualquier cáncer de mama que afecte la pared torácica o la piel). El número de ganglios linfáticos afectados también se especifica más específicamente al nombrar también la región exacta (axila, clavícula, etc.). La clasificación final da como resultado un esquema individual para cada paciente que siempre sirve como referencia para el curso de la terapia. Por tanto, las mejoras o deterioros pueden objetivarse desde un punto de vista médico. Pero esta clasificación también ofrece a algunos pacientes la oportunidad de comprender mejor su enfermedad y tener una idea aproximada de su alcance.
Cual es el prognosis?
El pronóstico de los distintos tipos de cáncer de mama resulta de la interacción de muchos factores importantes. Por lo tanto, no se puede administrar de forma generalizada. Además del tipo de cáncer de mama, la afectación de los ganglios linfáticos juega un papel importante. Básicamente, la afectación de los ganglios linfáticos de la axila es el factor pronóstico más importante, de ahí que los tumores de mama formen metástasis en otros órganos, lo que perjudica enormemente la supervivencia. Un factor pronóstico desfavorable es la presencia del receptor Her2 en la superficie del tumor. Estos cánceres de mama tienden a comportarse de forma agresiva, por lo que su pronóstico es peor en comparación con los tumores sin el receptor Her2. El factor pronóstico más desfavorable es un estado de receptor hormonal negativo del cáncer de mama. Esto significa que no hay receptores para hormonas como el estrógeno o la progesterona. Esto elimina la posibilidad de terapia con fármacos que se dirijan a estos receptores. Por tanto, el pronóstico de estos tumores es bastante malo.
Puede encontrar más información sobre el tema aquí: Pronóstico en cáncer de mama
Clasificación del cáncer de mama
G1
La "G" en la clasificación del cáncer de mama significa "clasificación" y no describe nada más que las células de una muestra del tumor. Un patólogo utiliza características celulares definidas para evaluar qué tan malignas se ven las células y las clasifica de bien diferenciadas a pobremente diferenciadas. La diferenciación significa qué tan similares se ven las células a las células reales del tejido original o, simplemente, si todavía tienen una similitud con las células corporales sanas. Cuanto más se asemejen a las células del propio cuerpo, mejor será el pronóstico. G1 significa que es un cáncer bien diferenciado. Por tanto, el pronóstico puede valorarse como bueno desde el punto de vista histológico.
G2
G2 significa que las células cancerosas de la muestra son menos similares a las células del propio cuerpo. Por tanto, la degeneración del tejido es más pronunciada que en el estadio G1. En terminología técnica, G2 se describe como moderadamente diferenciado. Una característica típica aquí es, por ejemplo, la forma y el tamaño de los núcleos celulares, que se desvían más claramente de la norma que en G1.
G3
G3 es un tumor poco diferenciado. Las células ya no tienen ningún parecido con las células originales del tejido mamario. Esto generalmente significa que este cáncer es muy agresivo y se propaga rápidamente. Por tanto, el pronóstico es peor que para los otros estadios G. Para la terapia, esto significa mantener suficientes márgenes de seguridad durante la cirugía y la posterior quimioterapia o radiación si es necesario.
Este artículo también puede interesarle: Irradiación para el cáncer de mama
¿Qué son los cánceres de mama agresivos?
Algunos tipos de cáncer de mama se clasifican como más agresivos porque responden mal a la terapia o tienen una tendencia a hacer metástasis después de poco tiempo. La clasificación exacta de los tipos de cáncer de mama es muy complicada y se basa en varios factores relevantes para el pronóstico. Por lo tanto, las declaraciones generales solo deben hacerse con mucho cuidado. Sobre todo, los tumores que muestran un alto grado de degeneración ("calificación") exposición. Esto significa que las células del tumor apenas se parecen al tejido original del que surgieron. Dichos tumores se clasifican como G3 o G4. Un ejemplo de un tumor tan agresivo es el carcinoma ductal invasivo, poco diferenciado, que tiene un grado de degeneración de G3 o G4.
Sin embargo, otros tipos de tumores también pueden considerarse agresivos si presentan un alto grado de degeneración u otros factores pronósticamente desfavorables. Un criterio importante es el estado Her2 del tumor. Los cánceres de mama que son positivos para el receptor Her2 se comportan de manera más agresiva que los que son negativos para este receptor. Este es otro ejemplo de un cáncer de mama más agresivo cáncer de mama inflamatorio Este tumor tiende a hacer metástasis rápidamente e invadir los vasos linfáticos de la piel. La mayoría de los tumores ductales están involucrados, pero también son posibles los carcinomas lobulillares. los cáncer de mama inflamatorio muestra una tasa de supervivencia a 5 años por debajo del 5% si no se trata. Incluso con una terapia óptima, solo una de cada dos mujeres sigue viva después de 5 años.