Pronóstico después de un infarto de miocardio
Arritmia cardíaca
Las complicaciones tempranas que pueden ocurrir durante las primeras 48 horas después de un ataque cardíaco hacen que el momento inmediatamente posterior al ataque cardíaco sea el momento más peligroso para el paciente.
En el 95-100% de los casos ocurren después del infarto. Arritmia cardíaca que puede ir desde latidos extraventriculares hasta fibrilación ventricular mortal. Asimismo, puede provocar una fibrilación auricular o una caída drástica de la Ritmo cardiaco (Bradicardia) ven. La administración temprana de betabloqueantes, que estabilizan la frecuencia cardíaca, puede reducir el riesgo de fibrilación ventricular y mortalidad.
Insuficiencia cardíaca izquierda
UNA Insuficiencia cardíaca izquierda (insuficiencia cardíaca izquierda) ocurre en 1/3 de los pacientes con infarto de miocardio y generalmente está presente cuando más del 15-20% de las células del músculo cardíaco en el ventrículo izquierdo han perecido. Después de la fibrilación ventricular, la insuficiencia cardíaca para bombear es la segunda causa más común de muerte después de un ataque cardíaco. La farmacoterapia alivia el corazón al reducir las llamadas precarga y poscarga.
los Precarga es el estado de estiramiento del corazón izquierdo antes de la contracción ventricular (sístole / tensión de las células del miocardio) y también está determinado por la situación de llenado de la circulación venosa y pulmonar (Cardiovascula). Para reducir la precarga, dé Preparaciones nitro.
los Poscarga está influido decisivamente por la presión arterial predominante en el sistema vascular. Para aliviar el corazón, se deben reducir los valores elevados de presión arterial y / o mejorar el trabajo de bombeo del corazón. Para lograr esto, administra Inhibidores de la ECA (efecto antihipertensivo) y / o Catecolaminasque aumentan el gasto cardíaco (aumentan el gasto cardíaco).
Otras complicaciones
Otras posibles complicaciones del ataque cardíaco son:
- Pericarditis por infarto (inflamación del Saco del corazón)
- un desgarro en la pared del corazón (ruptura de la pared del corazón) con taponamiento pericárdico (acumulación de sangre en el pericardio) también
- embolias arteriales y venosas (enfermedades causadas por coágulos de sangre que obstruyen los vasos sanguíneos, por ejemplo, embolia pulmonar)
llamar.
Pericarditis
los Pericarditis (Pericarditis) ocurre en el 10-15% de los pacientes con infarto y se administra al paciente en 2-3. Día después del infarto debido a un nuevo dolor en el Caja torácica deliberadamente. Este dolor dura de 1 a 2 días.
Del Ruptura de la pared del corazón (Rotura de la pared del corazón) con posterior pérdida de sangre se asocia con síntomas agudos de shock. La caída de la presión arterial y la caída del gasto cardíaco son amenazantes.
En el Taponamiento pericárdico La sangre se acumula en el pericardio, que ejerce una mayor presión mecánica sobre la cámara del corazón.El llenado del ventrículo se ve obstaculizado, por lo que el volumen sistólico (la cantidad de sangre expulsada por el corazón en la sístole) disminuye y se produce el estado de shock agudo. Los pacientes necesitan un tratamiento quirúrgico inmediato para evitar que mueran.
embolia
Emboli, es decir Los coágulos de sangre (trombos) transportados al torrente sanguíneo pueden dispararse al sistema vascular arterial después de un ataque cardíaco y, por ejemplo, causar un derrame cerebral al bloquear un vaso en el cerebro. El riesgo de desarrollar trombos en el corazón aumenta especialmente si se producen alteraciones del ritmo durante el ataque cardíaco y la coagulación se activa debido al cambio en el flujo de sangre.
Los tiempos de estasis (parada de la columna de sangre) en las arritmias a menudo resultan en trombos en la aurícula, que se desprenden de la pared del corazón y pueden enjuagarse.
Aneurisma del corazón
Las complicaciones posteriores que pueden ocurrir con cierto retraso al infarto son Aneurismas de la pared cardiaca, Síndrome de Dressler y recaídas (ataques cardíacos repetidos).
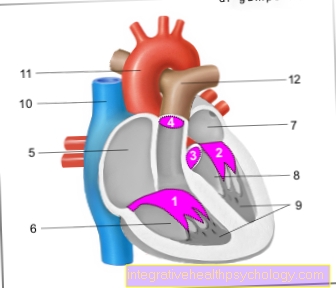
UNA Aneurisma del corazón es una expansión en forma de saco de la pared del corazón en el área del área del ataque cardíaco, en la que han muerto las células musculares. En el área afectada, el movimiento de la pared del corazón se altera y se Electrocardiograma muestra un persistente Elevación del segmento ST.
Las consecuencias de estos cambios cardíacos pueden ser un aumento de la insuficiencia de la bomba del corazón, arritmia del corazón y embolias que pueden formarse en la movilidad restringida de la pared del corazón debido a cambios en el flujo sanguíneo.
Está indicado un procedimiento quirúrgico para extirpar el aneurisma si la insuficiencia de bombeo del corazón progresa, se produce la formación de trombos a pesar de la coagulación del fármaco o si las arritmias cardíacas se repiten.
Síndrome de Dressler
los Síndrome de Dressler es un proceso autoinmune en el que el paciente desarrolla pericarditis 6-8 semanas después del infarto. El cuerpo forma anticuerpos contra sus propias células del músculo cardíaco; estos anticuerpos se pueden detectar en la sangre.
Hay signos de infección: el paciente tiene fiebre y aumentan los mediadores de inflamación en la sangre. La pericarditis autoinmune se trata con analgésicos y antiinflamatorios como el ácido acetilsalicílico (p. Ej. aspirina ®) o indometacina (p. Ej. Indometacina Sandoz®) tratado. Con un curso severo de la enfermedad puede cortisona administrado para reducir la inflamación.
pronóstico
2/3 de los pacientes con infarto de miocardio mueren en la fase prehospitalaria, es decir, el tiempo antes de la llegada al hospital, por lo que el causa más común de muerte fibrilación ventricular es. El riesgo de arritmias cardíacas mortales es mayor inmediatamente después del infarto; por lo tanto, es importante proporcionar al paciente una terapia eficaz lo más rápido posible.
Insuficiencia ventricular izquierda (Insuficiencia cardíaca izquierda) como complicación del infarto de miocardio, representa un factor de riesgo significativo para morir después del infarto: con el aumento de la insuficiencia cardíaca izquierda, la tasa de mortalidad en pacientes con ataque cardíaco aumenta.
los Pronóstico a largo plazo del paciente con cardiopatía coronaria (Paciente con arterias coronarias constreñidas = enfermedad coronaria) está influenciado por varios factores.
- Extensión de la debilidad del corazón izquierdo (grado de insuficiencia cardíaca) o el tamaño del área del músculo cardíaco sumergido que ya no puede realizar el movimiento fisiológico de la pared durante la contracción cardíaca
- Consistir Dolor de angina de pecho o si se desencadenan signos de isquemia en el ECG de esfuerzo, el pronóstico del paciente empeora.
- Las arritmias cardíacas con una adaptabilidad reducida de la frecuencia cardíaca a la situación de estrés actual deben interpretarse como un signo de deterioro del pronóstico.
- A medida que aumenta el número de vasos afectados, aumenta el riesgo de muerte del paciente. El peor pronóstico tiene una vasoconstricción, que se encuentra en el vástago del vaso (cerca de la salida aórtica).
- Si los factores de riesgo siguen presentes después del infarto, la CC continúa (enfermedad coronaria) y aumenta el riesgo de un nuevo infarto.
<- Volver al tema principal del infarto de miocardio